
БИБЛИОТЕКА
МАНИПУЛЯЦИИ
ЗАБОЛЕВАНИЯ
БАЗОВЫЕ ВОПРОСЫ
КУРОРТОЛОГИЯ
ССЫЛКИ
О САЙТЕ
Гипотрофии
В понятие "хронические расстройства питания", или "дистрофия", входят патологические состояния, характеризующиеся либо избыточной, либо пониженной по сравнению с нормой массой тела. Первые формы носят название "паратрофия". Вторые формы, которые встречаются чаще, объединяют под названием "гипотрофия", они характеризуются похуданием, понижением переносимости пищи и понижением иммунитета.
Гипотрофии присущи детям раннего возраста (до 2 лет), у детей старшего возраста они возникают только при крайне неблагоприятных условиях.
Дети с гипотрофией особенно подвержены заболеваниям. Довольно часто гипотрофия является фоном, на котором тяжелее протекают все инфекционные и воспалительные процессы.
С повышением материально-культурного уровня населения, осуществлением систематического врачебного контроля за вскармливанием и развитием детей первых лет жизни, организацией широкой сети молочных кухонь значительно снизилась заболеваемость гипотрофиями среди детей раннего возраста. В настоящее время очень редко встречаются дети с тяжелыми формами гипотрофии (III степени), но гипотрофии легкой формы и средней тяжести (I и II степени) продолжают оставаться распространенными заболеваниями среди детей раннего возраста.
Причины гипотрофий у детей раннего возраста многочисленны и разнообразны, их условно можно разделить на следующие группы: 1) алиментарные; 2) инфекционные; 3) относящиеся к неблагоприятным условиям окружающей среды.
В прежние годы в этиологии гипотрофии ведущую роль играли дефекты вскармливания ребенка.
Наибольшее значение среди алиментарных причин гипотрофии имеет недоедание при нарушении правильного соотношения отдельных ингредиентов в составе пищи. Недостаточное введение белков, жиров, углеводов, минеральных солей, витаминов может привести к развитию гипотрофии. Наибольшее значение имеет дефицит белка, который неблагоприятно отражается на росте и развитии организма, приводит к глубоким изменениям обмена, обусловливает нарушение ферментативных функций печени и других органов.
Дефицит витаминов (А, С, группы В и др.) может быть причиной возникновения гипотрофии, поскольку они являются регуляторами всех жизненных процессов; установлена их тесная связь с гормонами и ферментами.
Недостатки питания могут иметь различный характер, однако причиной гипотрофии при грудном вскармливании чаще всего является недоедание или частичное голодание, что может наблюдаться при недостаточном количестве молока у матери вследствие временной или постоянной гипогалактии. Иногда недостаточное количество молока ребенок получает или в результате наличия у него пороков развития (пилоростеноз, расщепление твердого неба, незаращение верхней губы, врожденный порок сердца, болезнь Гиршпрунга и др.), или вследствие дефектов молочной железы у матери (плоский, втянутый, расщепленный сосок, тугая грудь и др.).
Реже при грудном вскармливании могут наблюдаться отклонения качественного характера, когда количество материнского молока достаточно, но оно неполноценно по своему составу, главным образом по содержанию жира и белка.
Помимо недоедания, в возникновении гипотрофии имеют значение беспорядочное вскармливание, ранний прикорм без медицинских показаний, ошибки в технике вскармливания и др.
Значительно чаще дефекты вскармливания (количественного и качественного характера) играют этиологическую роль в развитии гипотрофии у детей, находящихся на смешанном и главным образом на искусственном вскармливании. Гипотрофия у таких детей чаще всего развивается при однообразном и длительном кормлении коровьим молоком, мучными продуктами. Гипотрофия может наступить и у детей, получающих в течение длительного времени сильно обезжиренную пищу.
Все алиментарные факторы имеют весьма существенное значение в развитии гипотрофии в 1-м полугодии жизни, но значительна их роль и в дальнейшей жизни ребенка.
В настоящее время благодаря широкому проведению профилактических мероприятий хронические расстройства питания алиментарной этиологии встречаются значительно реже. В последние годы основную роль в развитии этой патологии у детей раннего возраста стал играть инфекционный фактор. Наибольшее значение в возникновении гипотрофии имеют часто повторяющиеся острая респираторная инфекция и грипп, нередко дающие осложнения со стороны легких, ушей и почек. Постоянное наличие гнойных очагов в организме ребенка ведет к нарушению обменных процессов.
Гипотрофия очень часто развивается у детей на почве инфекционных желудочно-кишечных заболеваний, особенно хронической формы дизентерии и коли-инфекции.
Непосредственной причиной гипотрофии у детей могут служить врожденные энтеропатии различного характера, в частности кистозный фиброз поджелудочной железы, целиакия, а также заболевание туберкулезом.
Инфекционный фактор играет большую роль в возникновении гипотрофии у детей 2-го полугодия жизни, особенно на 2-м году жизни. Этому способствует большой контакт детей с окружающими.
Плохие бытовые условия (тесное, сырое, плохо вентилируемое помещение), кутание, ведущее к перегреванию ребенка, неправильный режим дня, недостаточное пользование воздухом, отсутствие благоприятных условий для сна, педагогическая запущенность и многие другие дефекты организации окружающей среды могут обусловить развитие гипотрофии. Сочетаясь с нарушением режима питания, эти факторы обычно способствуют частым заболеваниям ребенка. Особенно легко возникают гипотрофии у недоношенных детей при малейших нарушениях в организации окружающей среды.
В заключение необходимо подчеркнуть, что все перечисленные причины гипотрофии так тесно переплетаются между собой, так взаимно друг на друга влияют, что подчас трудно определить, что является первичным, а что вторичным.
Клиника. При развитии гипотрофии появляются функциональные нарушения в деятельности систем и органов (в первую очередь желудочно-кишечного тракта, нервной системы), изменения обмена веществ, понижение общей и местной сопротивляемости. Различают гипотрофии I, II и III степени.
При гипотрофии I степени общее состояние ребенка остается удовлетворительным и он не производит впечатления больного, особенно когда ребенок одет или завернут. Однако при объективном исследовании выявляются признаки гипотрофии. Подкожный жировой слой становится тоньше на животе и туловище, поэтому складка на уровне пупка достигает только 0,8 см или меньше.
Окраска кожных покровов и видимых слизистых оболочек может быть нормальной или слегка побледневшей. При этом несколько снижается упругость мышц и кожи, свойственная здоровому ребенку. Масса тела по сравнению с нормальными показателями может быть меньше на 10-20%; что касается таких параметров физического развития, как рост, окружность грудной клетки, то они обычно остаются в пределах нормы. Сон, аппетит и стул или сохранены, или незначительно нарушены.
При гипотрофии II степени дефицит массы тела может достигать 20-30%. Одновременно у этих детей обнаруживается и незначительное (2-4 см) отставание в росте. Подкожный жировой слой исчезает на туловище, конечностях и уменьшается на лице. Кожа теряет свою эластичность, она легко собирается в складки на внутренней поверхности бедер, плеч и ягодицах. Кожные покровы приобретают бледную или серую окраску, становятся сухими, вялыми, на некоторых участках можно обнаружить отрубевидное шелушение, пигментацию. Волосы становятся жесткими и редкими. Тургор кожи значительно понижается, в большинстве случаев наблюдается мышечная гипотония. Температура тела теряет свою монотермичность, размахи температуры могут достигать 1°С и больше.
Как правило, аппетит значительно снижен, у некоторых детей появляется отвращение к пище, а при насильственном кормлении - рвота. Часто возникают диспепсические расстройства.
Нервная система у такого ребенка отличается неустойчивостью: возбуждение, беспокойство, беспричинный плач сменяются вялостью, апатией, адинамией. Сон у большинства больных беспокойный. В развитии моторных функций наблюдается отставание: дети позже начинают сидеть, стоять, ходить, иногда приобретенные двигательные навыки утрачиваются.
Довольно часто у детей с гипотрофией II степени возникают инфекционно-воспалительные процессы в ушах, легких, мочевых путях, причем следует отметить, что все заболевания протекают вяло, торпидно.
Для гипотрофии III степени характерно резкое уменьшение подкожного жирового слоя на лице и полное его исчезновение на туловище, конечностях. Лицо ребенка становится маленьким и приобретает треугольную форму, старческий вид. Кривая масса тела при гипотрофии III степени продолжает прогрессивно падать. Дефицит массы тела ребенка превышает 30%. Значительна также и задержка в росте (на 4-6 см и больше). Такие дети имеют характерный вид. Кожа бледно-серого цвета, дряблая, сухая, местами с отрубевидным шелушением, кровоизлияниями, свисает складками на внутренней поверхности бедер, плеч, на ягодицах; собранная в складки, она не расправляется (рис. 27). Видимые слизистые оболочки сухие, ярко-красного цвета, легко ранимые, часто развиваются молочница, стоматиты, изъязвления, трудно поддающиеся терапевтическим воздействиям. Мышцы становятся атрофичными, тонус их повышен. Вначале эти дети беспокойны, раздражительны, плаксивы, в последующем усиливается вялость, безразличное, апатичное отношение к окружающему, они много спят, совершенно не проявляют чувства голода. Нередко полностью утрачиваются все приобретенные ранее двигательные навыки. В некоторых случаях образование двигательных навыков и развитие речи резко замедляются. Характерна почти постоянно пониженная температура тела. Нарушается дыхание - оно поверхностное, аритмичное, замедленное, часто развиваются ателектазы, возникают пневмонии, протекающие атипично (без повышения температуры тела, кашля, выраженных катаральных явлений). Тоны сердца в большинстве случаев приглушены, пульс ослабевает и замедляется до 60-80 в минуту. Конечности, как правило, холодные на ощупь.
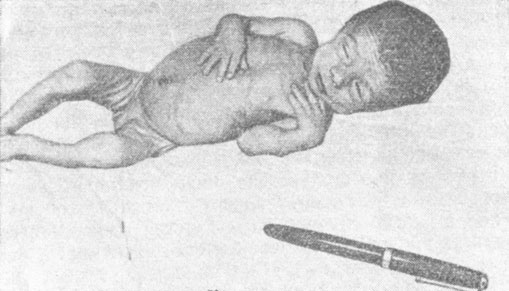
Рис. 27. Гипотрофия III степени у ребенка 4 мес
Живот втянут или вздут. Резко снижается аппетит, иногда развивается полное отвращение к пище, и нередко как защитный рефлекс появляются срыгивания или даже рвота. Стул обычно жидкий, учащенный, напоминает диспепсический; реже наблюдаются запоры. Диурез у таких детей в большинстве случаев уменьшен.
Эта степень гипотрофии постепенно сопровождается проявлениями витаминной недостаточности (А, С, группы В), однако резких выраженных явлений рахита не отмечается ввиду задержки процессов роста.
Дети с гипотрофией весьма восприимчивы ко всякого рода заболеваниям, которые протекают у них длительно, своеобразно, тяжело, часто сопровождаются осложнениями. Такие наиболее частые заболевания, как грипп, острая респираторная инфекция, пневмония, средний отит, отоантрит, протекают у детей с выраженными степенями гипотрофии атипично, часто латентно, длительно, с короткими ремиссиями и частыми вспышками, без повышения температуры тела, без явных клинических симптомов, без изменений со стороны периферической крови. Вполне понятно, что диагностика инфекционных заболеваний у таких детей представляет определенные трудности.
При наличии какого-либо местного очага при гипотрофии легко возникают общие септические и токсические состояния. При этом сепсис также протекает атипично, в некоторых случаях без повышения температуры тела, без характерных изменений крови, без бактериологического подтверждения.
Заболевание любой природы способствует дальнейшему нарастанию гипотрофии у ребенка.
Пониженная реактивность детей с гипотрофией проявляется и в пониженной переносимости ими пищи. Нередко ребенок с гипотрофией II и III степени отвечает на обычную пищевую нагрузку парадоксальной реакцией: вместо прибавки массы тела наблюдается ее падение, появляются рвота, частый жидкий стул, а иногда даже развивается токсикоз. Это указывает на пониженную стойкость желудочно-кишечного тракта. Исходя из этого, при назначении диеты необходимо соблюдать осторожность и последовательность.
За последние 10-15 лет этиологическая структура гипотрофии у детей раннего возраста претерпела значительные изменения. Повсеместно отмечается значительное сокращение числа детей с гипотрофией на почве нерационального вскармливания и дефектов ухода. Сокращается также, но в меньшей степени число детей с гипотрофией, развившейся в результате перенесенных инфекционных заболеваний. Однако в то же время более отчетливо стало выявляться значение вредных факторов, действующих на различных этапах развития эмбриона и плода и обусловливающих возникновение внутриутробной гипотрофии.
Под внутриутробной гипотрофией понимают острые и хронические внутриутробные нарушения обмена веществ, выявляющиеся уже при рождении или в неонатальном периоде. Эти обменные нарушения могут развиваться при токсикозах беременности, гипертонической болезни, анемиях, заболеваниях сердца, эндокринных желез, туберкулезе и других заболеваниях матери. Вредными могут быть действующие факторы окружающей среды (нерациональное питание беременной женщины, радиоактивные вещества, рентгеновские лучи, химикалии, некоторые лекарства и др.).
При нормальном сроке беременности дети с данной патологией имеют пониженные показатели физического развития. И это в первую очередь касается массы тела, дефицит которой по сравнению с нормальными показателями может колебаться от 200 до 900 г. В силу этого подкожный жировой слой может быть выражен недостаточно или совершенно отсутствовать в зависимости от степени гипотрофии.
Значительно реже обнаруживается и дефицит роста, который бывает не столь выраженным (от 1,5 до 3 см) и встречается только при выраженных степенях заболевания.
Обычно кожа имеет бледно-розовую окраску с легким цианотичным оттенком, она сухая, тонкая, с просвечивающими венами на животе и груди, с обильным отрубевидным шелушением. У этих детей, как правило, отмечаются большая физиологическая убыль массы тела (больше 10-15%), замедленное восстановление первоначальной массы, более выраженная и более продолжительная физиологическая желтуха, более позднее отпадение остатка пупочного канатика и заживление пупочной ранки.
Прогноз при гипотрофии зависит от тяжести заболевания, возраста ребенка и наличия осложнений.
При гипотрофии I степени при своевременной диагностике и правильном лечении наступает выздоровление в сравнительно короткий срок. Гипотрофия II степени в современных условиях в подавляющем большинстве случаев протекает благоприятно, однако для лечения этих детей обычно требуется не менее 4-6 нед. При гипотрофии III степени прогноз всегда серьезный.
Лечение. Весь комплекс лечебных мероприятий при гипотрофии должен строиться с учетом тяжести заболевания и индивидуальной реактивности ребенка. Большое место в лечении гипотрофии отводится организации окружающей среды, устранению причин, обусловивших развитие заболевания.
Чтобы вывести ребенка из состояния гипотрофии I степени достаточно устранить ее причину и наладить правильное, обогащенное витаминами питание ребенка с учетом его возраста. Для лечения гипотрофии II и тем более III степени этого недостаточно. Помимо устранения причины патологии, необходим комплекс лечебных мероприятий, среди которых ведущее место занимает правильное питание. Широко применяют двухфазный метод питания. Первая фаза - осторожное кормление для установления выносливости ребенка к пище, вторая фаза - усиленное питание, которое должно не только покрыть жизненную потребность в нище, но и восстановить исчерпанные резервы.
Диетотерапию при гипотрофиях у детей проводят дифференцированно в зависимости от ее степени. При гипотрофии I степени калорийность и объем пищи могут быть либо нормальными, либо на некоторое время несколько уменьшенными в зависимости от аппетита. Необходимо правильное соотношение отдельных пищевых ингредиентов (до 1 года белки, жиры и углеводы должны быть в соотношении 1:3:6, после 1 года - 1:1:3-4) и обогащение витаминами.
Если при контрольном расчете выявляется дефицит того или иного ингредиента, необходимо провести коррекцию питания, обеспечив ребенку соответствующее физиологическим нормам количество белков, жиров, углеводов.
Недостающее количество белка можно восполнить обычным творогом, творогом "Здоровье" или белковыми препаратами ("Энпит", "Казецит"). Дефицит жира целесообразнее всего корригировать рыбьим жиром, а также сливками и в более старшем возрасте - сливочным маслом. Для восполнения недостающего количества углеводов используют сахарный сироп, крупяные, овощные, фруктовые блюда.
При гипотрофии II степени в течение 5-7 дней назначают 2/3 или 1/2 необходимой суточной калорийности. Дают женское молоко или кислые смеси (ацидофильная смесь, "Малютка", "Малыш", кефир и др.), причем число кормлений увеличивают до 7-8. В этот период ограниченного питания недостающий объем пищи восполняют либо 10% рисовым отваром с 5% раствором глюкозы либо рингеровским раствором (100-200 мл) с 5% раствором глюкозы, либо овощным отваром из капусты, моркови, репы, свеклы (богатое содержание минеральных солей). При грудном вскармливании показано добавление творога, начиная с 5 г в сутки с постепенным увеличением до 10 г 2-3 раза в день, а также В-кефир или кефир по 1-3 чайной ложке 3-5 раз в день.
Через 5-7 дней при улучшении состояния калорийность и объем пищи постепенно доводят до нормы, при этом количество пищевых ингредиентов и калорийность рассчитывается на долженствующую массу тела ребенка.
При гипотрофии III степени первые 5-7 дней дают 1/2 или 1/3 суточной калорийности, рассчитанной на среднюю массу тела (фактическая масса тела +20% этой массы). Недостающее по объему количество пищи восполняют жидкостями (овощные отвары, 5% раствор глюкозы, витаминные соки, чай). Назначают только женское молоко дробными дозами (до 10 раз в сутки).
При улучшении общего состояния, аппетита, некотором нарастании массы тела ребенка количество пищи постепенно нужно увеличивать, с тем чтобы обеспечить ребенка необходимой суточной калорийностью.
Если ребенок находится на искусственном вскармливании, необходимо ввести в рацион хотя бы небольшое количество женского молока, при его отсутствии следует использовать разведения кефира (Б-кефир, В-кефир) или цельный кефир в зависимости от возраста.
В комплексное лечение гипотрофии обязательно должны быть включены витамины. Аскорбиновую кислоту следует назначать до 200-300 мг в день. Витамины группы В можно давать в виде синтетических препаратов (тиамин по 10-15 мг в день, рибофлавин по 6-10 мг в день) или в виде пасты из пекарских дрожжей по 1 чайной ложке в день или гидролизата сухих пивных дрожжей по 2 чайные ложки. Показано назначение витамина В12 по 30-50 мкг, витамина В6 - 2,5-5% по 0,5 мл внутримышечно через день или ежедневно, 10-15 инъекций на курс лечения.
Витамины А и D содержатся в рыбьем жире, начинают его давать с 1-2 капель и постепенно доходят до 1-2 чайных ложек в день.
Все витамины следует давать не менее 3-4 нед. Детям раннего возраста наиболее целесообразно дополнительно вводить витамины в виде фруктовых, ягодных, овощных соков (50-75 мл в сутки в 2-3 приема).
Назначают пепсин с 1-2% раствором хлористоводородной кислоты до еды (по 1 чайной ложке 2-3 раза в день), панкреатин по 0,1-0,15 г с углекислым кальцием (0,2-0,25 г) после еды 2-3 раза в день, натуральный желудочный сок по 1/2-1 чайной ложке 3 раза до еды (указанное количество желудочного сока следует развести в 3-4 чайных ложках кипяченой воды), абомин (по 1 таблетке 3 раза в день). Обычно ферменты назначают в течение 3-4 нед.
Для поднятия общего тонуса ребенка и увеличения процессов обмена веществ показаны гормоны.
Инсулин назначают в небольших дозах (2-4-6 ЕД подкожно) с одновременным приемом внутрь глюкозы из расчета 3-5 г на 1 ЕД инсулина. Вводят инсулин после еды (во избежание развития гипогликемического шока) ежедневно или через день, курс лечения составляет 6-12 инъекций.
Из анаболических гормонов назначают метандростенолон (из расчета 0,1 мг/кг в сутки в 1-2 приема), метиландростендиол (по 1-1,5 мг/кг в сутки). Гормоны дают внутрь один раз в день через 1 ч после кормления в течение 3-4 нед. Применяют также ретаболил (внутримышечно 5-7,5 мг 1 раз в 3-4 нед).
Как стимулирующее средство можно назначать апилак - пчелиное маточное молоко; его следует применять в течение 10-14 дней в дозе от 0,005 до 0,01 г в виде свечей 3 раза в день. При гипотрофии, вызванной энзимопатиями, применяют стимулирующую и заместительную терапию одновременно со специальной диетой (в зависимости от вида энзимопатии).
При гипотрофии II степени показано переливание донорской крови из расчета 5-7 мл/кг, трансфузии крови проводятся через 5-7 дней. При гипотрофиях III степени, а также при гипотрофиях с острым токсикозом, при пневмониях, желудочно-кишечных расстройствах лучше начинать с переливания сухой плазмы или сыворотки крови в тех же дозах, что и донорской крови; при улучшении состояния ребенка переходят на переливание крови. Внутримышечные и внутривенные трансфузии крови и плазмы проводят по строгим показаниям с учетом возможности ненужной сенсибилизации организма ребенка. На курс лечения, в зависимости от степени гипотрофии, назначают 3-6 гемотрансфузий.
При всех формах гипотрофии, если имеются показания, применяют гамма-глобулин (3-5 инъекций по 3 мл через 2-3 дня).
Одним из видов стимулирующей терапии является ультрафиолетовое облучение, которое проводят по схеме, принятой для лечения рахита.
Одновременно с другими методами стимулирующей терапии следует применять массаж и гимнастику.
В зависимости от степени гипотрофии преимущественно применяют тот или иной вид массажа. Однако при проведении массажа у детей, как правило, всегда используют три из пяти основных приемов: поглаживание, растирание и разминание.
Лечебную гимнастику необходимо проводить регулярно, один или несколько раз в день, длительно в виде курсов, с постепенным и равномерным увеличением физической нагрузки. При этом, однако, необходим строгий индивидуальный подход.
Общими противопоказаниями к массажу и лечебной гимнастике являются гнойные процессы, пиодермия, распространенные кожные проявления экссудативного диатеза, наличие токсикоза, острые лихорадочные заболевания, острые желудочно-кишечные расстройства, цветущий рахит.
Основным фоном, на котором должны проводиться все диететические и лечебные мероприятия у ребенка с гипотрофией, является строгое соблюдение всех правил ухода за ним. Правильный режим дня, регулярное пользование зимой и летом свежим воздухом, тщательный уход за кожей и слизистыми оболочками, хорошо поставленный педагогический процесс - вот те обязательные и чрезвычайно важные режимные условия, без которых даже при правильно поставленном лечении излечение гипотрофии невозможно.
Учитывая неустойчивость терморегуляции, особенно при тяжелых проявлениях гипотрофии, необходимо температуру окружающего воздуха поддерживать в пределах +24-26°С. При этом помещения должны особенно хорошо вентилироваться. Для ребенка, страдающего гипотрофией, должны быть организованы прогулки на свежем воздухе с учетом температуры воздуха, скорости ветра, влажности. Одежда ребенка должна быть теплой, свободной, не стесняющей его движений. Во избежание застоя в легких надо чаще брать ребенка на руки, перекладывать в постели, выкладывать в манеж.
Учитывая, что дети с гипотрофией имеют пониженную сопротивляемость инфекции, необходимо постоянно соблюдать правила гигиенического ухода за ребенком (подмывание, купание, обтирание тела). Надо тщательно следить за состоянием полости рта, носа, ушей, глаз, кожи и при первых проявлениях их инфицирования немедленно принимать меры для ликвидации воспалительных очагов. Безусловно, необходимо оберегать ребенка от контакта с другими больными детьми.
Очень важным моментом является поднятие эмоционального тонуса ребенка, больного гипотрофией. Внимание, ласковая речь, разнообразные игрушки, общение с более здоровыми детьми в общем комплексе осуществляемых мероприятий, безусловно, играют весьма положительную роль.
К хроническим расстройствам питания и пищеварения относится паратрофия. Причиной ее, как правило, является избыток углеводов в пище по сравнению с количеством белков. Это может быть при неправильном приготовлении смесей из "Малыша", "Малютки" (избыточная доза) или двух, а иногда трех прикормах кашами.
Рост и масса тела ребенка с паратрофией нормальные, хотя масса тела чаще несколько больше нормы (до 10%). Толщина подкожной жировой складки обычно увеличена. При любом заболевании у ребенка очень быстро значительно уменьшается масса тела. Отмечаются побледнение слизистых оболочек, сухость кожи и дряблость кожной складки, мышечная гипотония, неустойчивость эмоционального тонуса, беспокойный сон, неустойчивый стул, с периодическим появлением слизи и зелени, снижена сопротивляемость инфекции (частые острые респираторные заболевания, отиты и др.).
Лечение сводится к нормализации диеты, введению овощных прикормов, обогащению ее белками, витаминами. Полезными являются массаж, гимнастика, прогулки, закаливание, витаминотерапия (С, В1, В2, В6, В12, В15, фолиевая кислота), стимулирующая терапия (чередующиеся циклы лечения пентоксилом, дибазолом, пантокрином и др.).
Прогноз, как правило, благоприятный, при рациональном лечении наступает полное выздоровление.
В основе профилактики гипотрофии должны быть рациональное вскармливание, организация правильного ухода, режима, оберегание от инфекционных заболеваний, тщательное лечение всех заболеваний и санитарно-просветительная работа среди населения.
Необходимо постоянно вести самую активную пропаганду естественного вскармливания. Перевод на смешанное вскармливание должен осуществиться при определенных показаниях. Прежде чем решить вопрос о назначении докорма, необходимо путем взвешивания ребенка до и после кормления (не менее 3 раз - утром, днем и вечером) убедиться в наличии недостатка молока.
В организации рационального питания большое значение имеют молочные кухни и сливные пункты женского молока при родильных домах, поликлиниках, женских консультациях.
Особое значение для профилактики гипотрофии имеет своевременное введение в рацион витаминов С, А, комплекса В, D, а также первого физиологического прикорма.
Большого внимания требуют недоношенные дети, дети из двоен, а также дети, переведенные на искусственное вскармливание, перенесшие острые заболевания или желудочно-кишечные расстройства, страдающие рахитом.
При организации ухода за ребенком следует прежде всего обратить внимание на режим дня, т. е. правильное чередование сна и отдыха, и проведение прогулок на воздухе. Одновременно надо стремиться к закаливанию организма, с этой целью проводят сон на воздухе, сон при открытых в помещении окнах, обтирание тела, обливание ребенка, воздушные ванны в сочетании с массажем и легкой гимнастикой. Солнечные ванны детям в возрасте до 1 года не назначают.
В осенне-зимнее время следует применять ультрафиолетовое облучение.
В поддержании хорошего эмоционального состояния ребенка большое значение имеют достаточное количество ярких, цветных игрушек и постоянное ласковое общение с ним.
|
ПОИСК:
|
Саенко Инна Александровна, автор статей
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://m-sestra.ru/ 'M-Sestra.ru: Сестринское дело'