
БИБЛИОТЕКА
МАНИПУЛЯЦИИ
ЗАБОЛЕВАНИЯ
БАЗОВЫЕ ВОПРОСЫ
КУРОРТОЛОГИЯ
ССЫЛКИ
О САЙТЕ
Хронический тонзиллит
Среди миндалин лимфаденоидного глоточного кольца хроническое воспаление небных минадлин встречается намного чаще, чем всех остальных, вместе взятых, поэтому под термином "хронический тонзиллит" всегда подразумевают хронический воспалительный процесс в небных миндалинах. По данным ряда авторов, хронический тонзиллит среди взрослого населения встречается в 4 - 10, а среди детского - в 12 - 15% случаев.
Предпосылками для возникновения и развития хронического тонзиллита являются анатомо-топографические (наличие крипт и др.) и гистологические особенности миндалин, наличие и условия вегетирования в их лакунах микрофлоры, нарушение биологических процессов и защитно-приспособительных механизмов в миндаликовой ткани.
При хроническом тонзиллите в глубоких отделах лакун обычно нет большой полиморфности флоры, чаще здесь обнаруживается монофлора - различные формы стрептококков (особенно гемолитического стафилококка), аденовирусы (чаще у детей) и др. Хронический тонзиллит следует относить к собственно инфекционным заболеваниям, обусловленным в большинстве своем аутоинфекцией.
Наиболее часто хронический тонзиллит начинается после ангины. При этом острое воспаление в тканях миндалин не претерпевает полного обратного развития, воспалительный процесс продолжается и переходит в хроническую форму. Редко хронический тонзиллит начинается без предшествующих ангин.
Возникновению и развитию хронического тонзиллита часто способствуют постоянное аутоинфицирование из хронических очагов, таких, как кариозные зубы, хроническое воспаление в области носа и его придаточных пазух, глотки, а также бактериальная и тканевая местная и общая аутоаллергия.
Патологоанатомические изменения воспалительного характера локализуются в эпителиальном покрове зевной поверхности и в стенках лакун миндалин, в их паренхиме и строме, а также паратонзиллярной клетчатке.
Симптомы и клиническая классификация хронического тонзиллита. Наиболее достоверным признаком хронического тонзиллита являются частые ангины в анамнезе; среди больных хроническим тонзиллитом безангинная форма, по данным разных авторов, встречается в 2 - 4% случаев. Для диагностики заболевания необходима совокупная оценка всех симптомов, так как каждый признак может быть обусловлен другим заболеванием глотки, зубов, челюстей, носа и др. Нельзя ставить диагноз хронического тонзиллита в момент обострения (ангина), поскольку все фарингоскопические симптомы будут отражать остроту процесса, а не хронического его течения. Лишь через 2 - 3 нед после обострения целесообразно производить оценку объективных признаков хронического воспаления небных миндалин.
Чаще всего обострения хронического тонзиллита бывают 2 - 3 раза в год, однако нередко ангины бывают 5 - 6 раз в год. В ряде случаев они встречаются относительно редко, 1 - 2 раза в течение 3 - 4 лет, однако и такую частоту следует считать большой.
Жалобы больных - частые ангины в анамнезе, неприятный запах изо рта, ощущение неловкости или инородного тела в горле при глотании, сухость, покалывание - встречаются не только при хроническом тонзиллите, но и при различных формах фарингита, кариозных зубов и др. Нередко бывают жалобы на быструю утомляемость, вялость, головную боль, понижение трудоспособности, субфебрильную температуру. У многих больных, кроме ангин в анамнезе, жалоб нет.
При осмотре миндалин и окружающей ткани определяют валикообразные утолщения краев передних и задних дужек, отечность их, особенно в верхних отделах, гиперемию краев небных дужек, нередко сращение и спайки их с миндалинами и треугольной складкой.
У взрослых в большинстве случаев при хроническом тонзиллите миндалины небольшого размера, у детей чаще миндалины большие, однако для детей и в норме характерна гиперплазия лимфаденоидного аппарата глотки, в том числе и небных миндалин. Поверхность миндалин при хроническом их воспалении может быть разрыхлена, особенно у детей; в большинстве случаев миндалины остаются гладкими.
Важным и одним из наиболее частых признаков хронического тонзиллита является наличие жидкого казеозного или в виде пробок гнойного содержимого в лакунах миндалин, которое иногда имеет неприятный запах. Для получения содержимого лакун с диагностической целью наиболее распространен метод выдавливания содержимого лакун шпателем.
Среди местных признаков хронического тонзиллита довольно частым является увеличение регионарных лимфатических узлов, верхнебоковых шейных, располагающихся по переднему краю грудиноключично-сосцевидной мышцы.
Простая форма хронического тонзиллита характеризуется указанными выше признаками при отсутствии регистрируемых явлений интоксикации и аллергизации организма, связанных с хроническим процессом в небных миндалинах. При простой форме в период между ангинами хронический тонзиллит не нарушает общего состояния больного.
Токсико-аллергическая форма диагностируется критериями, которые имеются при простой форме, а также симптомами интоксикации и аллергизации: периодическое появление субфебрильной температуры, повышенная утомляемость, ухудшение работоспособности, периодические боли в суставах, в сердце, функциональные расстройства нервной, почечной и других систем. Выраженность токсико-аллергических изменений, степень их тяжести могут быть разными, поэтому различают I и II степени токсико-аллергических явлений. При этой форме могут периодически наступать гематологические, биохимические, иммунологические и другие патологические изменения.
Одновременно с хроническим тонзиллитом у больного могут быть и другие заболевания, которые классифицируют как сопутствующие или сопряженные.
Сопряженность общих заболеваний с хроническим тонзиллитом определяется, исходя из общих знаний об этих заболеваниях, по наличию или отсутствию единства в их этиологии, в том числе и в этиологии обострений. Например, для хронического тонзиллита и ревматизма (нефрита, инфекционного полиартрита и др.) хорошо известен один из этиологических факторов - стрептококк или другой микробный возбудитель. При такой сопряженности связь между заболеваниями выражается в виде периодического или постоянного непосредственного воздействия одного заболевания на другое, особенно в периоды обострения каждого из них. Именно это положение обусловливает хирургическую тактику в отношении лечения хронического тонзиллита при одновременном течении других хронических инфекций. Если у больного хроническим тонзиллитом имеется сопряженное с тонзиллитом заболевание, то хронический тонзиллит следует всегда классифицировать как токсико-аллергический II степени.
Одновременно с хроническим тонзиллитом у больных часто бывают другие заболевания, которые не имеют единой этиологической основы с хроническим тонзиллитом, но связаны с ним через общую реактивность организма. К таким сопутствующим заболеваниям относятся, например, гипертоническая болезнь, гипертиреоз, сахарный диабет и др. При наличии сопутствующего заболевания хронический тонзиллит может быть простой либо токсико-аллергической формы соответственно наличию или отсутствию токсико-аллергических реакций.
Течение сопутствующих заболеваний отягощается наличием хронического инфекционного очага в миндалинах, однако здесь патогенетическая связь осуществляется через общую реактивность организма.
Лечение и диспансеризация. Тактика лечения хронического тонзиллита в основном обусловливается его формой: при простом тонзиллите, как правило, следует начинать с консервативного лечения, и лишь отсутствие эффекта после 3 - 4 курсов указывает на необходимость удаления миндалин (рис. 43).
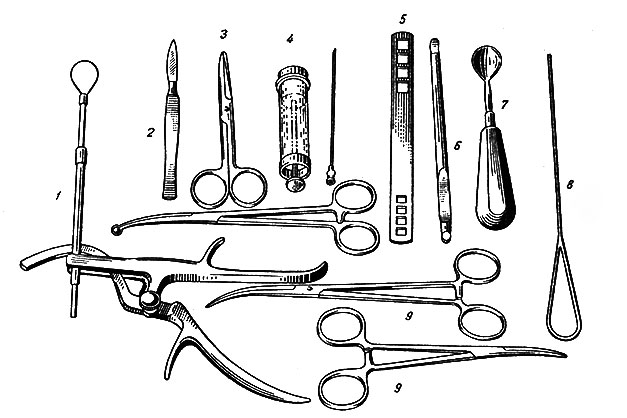
Рис. 43. Набор инструментов для удаления небных миндалин (тонзиллэктомии). 1 - петля Бахона; 2 - скальпель; 3 - ножницы; 4 - шприц и длинная игла; 5 - питатель; 6 - распатор; 7 - ложка для выделения миндалины; 8 - зонд для аппликационной анестезии; 9 - корнцанги
При токсико-аллергической форме показана тонзиллэктомия, однако I степень этой формы позволяет провести консервативное лечение, которое должно быть ограничено 1 - 2 курсами. Если отсутствует достаточно выраженный эффект, то назначают тонзиллэктомию. Токсико-аллергические явления II степени являются прямым показанием к удалению миндалин. В тех случаях, когда тонзиллэктомия не может быть произведена, как, например, при гемофилии, следует рекомендовать криовоздействие жидким азотом. Однако при этом методе лечения, к сожалению, не удается полностью удалить лимфаденоиднную ткань.
Методы консервативного лечения многочисленны, к наиболее распространенным относится промывание лакун миндалин различными антисептическими растворами (фурацилина, борной кислоты, этакридина лактата, перманганата калия), а также минеральной щелочной водой, пелоид ином, интерфероном. Промывание производится с помощью специального шприца с длинной изогнутой канюлей (рис. 44). Выдавливание содержимого лакун шпателем применяется только в диагностических целях.
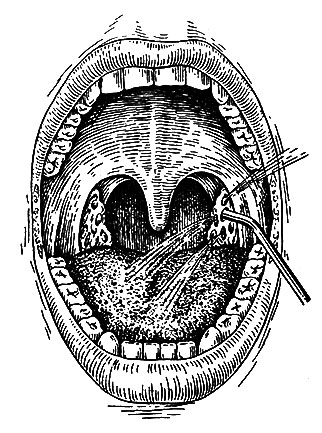
Рис. 44. Схема промывания лакун небных миндалин
К физиотерапевтическим методам лечения относятся УФ-облучение, электромагнитные колебания высоких и средних или сверхвысоких частот (УВЧ и СВЧ), ультразвуковая терапия. УФ-облучение применяют наружным (на область регионарных лимфатических узлов) и внутриротовым (с помощью тубуса непосредственно на миндалины) способами, курс лечения состоит из 10 - 15 сеансов.
Абсолютным противопоказанием к любому методу физиотерапии являются онкологические заболевания или подозрения на их наличие.
Показания к тонзиллэктомии:
1. Хронический тонзиллит простой и токсико-аллергической формы I степени при отсутствии эффекта от консервативного лечения.
2. Хронический тонзиллит токсико-аллергической формы II степени.
3. Хронический тонзиллит, осложненный паратонзиллитом.
4. Тонзиллогенный сепсис.
Абсолютными противопоказаниями к тонзиллэктомии являются тяжелые общие заболевания сердечнососудистой системы с недостаточностью кровообращения II - III степени, почечная недостаточность с угрозой уремии, тяжелый сахарный диабет с опасностью развития комы, высокая степень гипертонии с возможным развитием сосудистых кризов, гемофилия (геморрагические диатезы) и другие заболевания крови и сосудистой системы (пурпура тромбоцитопеническая, Ослера - Рандю синдром и др.), сопровождающиеся кровотечением и не поддающиеся лечению, острые общие заболевания, обострения общих хронических заболеваний.
Временно противопоказано удаление миндалин при наличии кариозных зубов, воспаления десен, гнойничковых заболеваниях, во время менструации, в последние недели беременности.
Подготовка больного к операции проводится в основном в амбулаторных условиях, она включает в себя лабораторные исследования (общий анализ крови, в том числе определение количества тромбоцитов, время свертываемости и время кровотечения, анализ мочи), измерение артериального давления, осмотр стоматологом, обследование внутренних органов. При выявлении патологии назначают осмотр у соответствующего специалиста. В возрасте после 40 лет перед осмотром терапевта производят электрокардиографию.
Накануне операции назначают легкое снотворное, перед операцией на 30 - 40 мин подкожно вводят 1 мл 0,1% раствор атропина и дают внутрь успокаивающее средство (диазепам, триоксазин). Операцию всегда делают натощак, не ранее чем через 4 ч после приема пищи.
В подавляющем большинстве случаев операция производится под местным обезболиванием в положении больного сидя. В необходимых случаях тонзиллэктомию делают под ингаляционным интубационным наркозом.
В первый день после операции больной не ест, при сильной жажде возможен прием нескольких глотков воды. Постельный режим продолжается 4 - 5 сут, в это же время больной питается протертой и жидкой негорячей пищей. В обычных случаях выписка из стационара на амбулаторное наблюдение производится на 5-е (возможно и на 3 - 4-е) сутки после операции; назначается домашний режим. Дают рекомендации соблюдать щадящий режим в плане физической нагрузки, не мыться горячей водой, соблюдать щадящую диету. Чаще всего больной становится трудоспособным после тонзиллэктомии через 2 - 3 нед. Детям часто производят одновременно тонзиллэктомию и аденотомию.
Операция и послеоперационный период протекают у них легче.
Наиболее частым осложнением после тонзиллэктомии является кровотечение из области миндаликовых ниш. Оно встречается у 1 - 8% оперированных больных, обычно бывает в первые часы после операции. В первые сутки после операции необходим постоянный контроль за выделениями изо рта, нужно учитывать также возможность затекания крови в пищевод. Подозрение на кровотечение требует немедленной фарингоскопии, удаления из них кровяных сгустков и тщательного их осмотра. Кровоточащие участки захватывают зажимами и лигируют кетгутом после предварительной анестезии. Регистрируются показатели артериального давления и пульса, при больших кровопотерях (более 300 мл) производят заместительное переливание крови.
В отличие от сосудистых паренхиматозные кровотечения обычно не бывают профузными; в таких случаях вводят гемостатические вещества: витамин К (викасол) парентерально, 10% раствор кальция хлорида (или глюконата кальция) внутривенно, переливание гемостатических доз крови (до 100 мл) и др. В нишу вкладывают тампоны, пропитанные гемостатическим составом. Если необходимо длительно удерживать тампон в нише, то над ним можно соединить и сшить небные дужки. При тяжелом кровотечении и безуспешности его остановки производят перевязку наружной сонной артерии соответствующей стороны. Редко бывает позднее кровотечение после тонзиллэктомии - через 7 - 10 дней после операции. Остановку его производят по тем же правилам, больного госпитализируют в отоларингологическую клинику.
|
ПОИСК:
|
Саенко Инна Александровна, автор статей
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://m-sestra.ru/ 'M-Sestra.ru: Сестринское дело'