
БИБЛИОТЕКА
МАНИПУЛЯЦИИ
ЗАБОЛЕВАНИЯ
БАЗОВЫЕ ВОПРОСЫ
КУРОРТОЛОГИЯ
ССЫЛКИ
О САЙТЕ
34. Выполнение сандружинницами процедур в лечебных учреждениях
Измерение температуры тела больного. Эта процедура производится специальным медицинским термометром. Термометры хранят в широкогорлом сосуде (стакане, банке), наполовину заполненном дезинфицирующим раствором. Для этой цели используют 2%-ный раствор карболовой кислоты, 1%-ный раствор сулемы, тройной раствор: на 1 л дистиллированной воды 15 г гидрокарбоната натрия, 20 мл формалина, 3 г карболовой кислоты. На дно сосуда кладут слой ваты, в который упираются нижние концы термометров. На верхние их концы надевают резиновые колпачки, препятствующие выскальзыванию мокрого термометра при встряхивании.
В течение суток температура тела здорового человека колеблется в пределах от 36 до 37°С. Ее измеряют в подмышечных впадинах, в паховых складках в течение 10 мин, а грудным детям в прямой кишке - 5 мин. Термометр должен быть продезинфицированным, сухим, а столбик ртути опущен ниже 35°С. Подмышечную область или паховую складку надо насухо вытереть полотенцем во избежание получения извращенных показателей температуры. Для измерения температуры в прямой кишке надо предварительно поставить очистительную клизму, уложив больного на бок и ввести обильно смазанный вазелином термометр. После измерения температуры термометр моют и дезинфицируют.
Температуру измеряют два раза в день: утром между 6 и 7 ч и вечером между 17 и 18 ч. Полученные данные заносят в температурный лист.
Определение частоты пульса. Пульс - толчкообразные колебания стенок артерий, вызванные движением крови, поступающей при сокращении сердца. Для определения пульса на лучевой артерии исследующий кладет 2-4-й пальцы руки на внутреннюю поверхность нижней части предплечья (место расположения артерии) и слегка прижимает ее к лучевой кости, большой палец располагает на наружной поверхности кисти руки исследуемого. Пульс на правой руке исследуют левой рукой, а на левой - правой. Обычно пульс подсчитывают в течение 1 мин или 30 с, в последнем случае результат умножают на 2.
Частота пульса в состоянии покоя у здорового взрослого человека находится в пределах 60-80 сокращений в 1 мин. У женщин частота пульса на 6-10 сокращений больше, чем у мужчин. У новорожденных частота пульса 130-140. При заболеваниях частота пульса может изменяться.
Определение частоты дыхания. У здорового взрослого человека частота дыхательных движений равна 16-20 в 1 мин, причем у женщин на 2-4 дыхания больше, чем у мужчин. У новорожденных частота дыхания 40-60 в 1 мин.
Частота дыхательных движений относится к частоте сердечных сокращений как 1:4. Наблюдение за дыханием ведут незаметно для больного. Удобнее определять его визуально, наблюдая за движением грудной клетки ("грудной" тип дыхания, более выраженный у женщин) и брюшной стенки ("брюшной" тип дыхания, более выраженный у мужчин).
При заболеваниях дыхание нарушается. Изменение частоты, глубины и ритма дыхания, сопровождающееся ощущением нехватки воздуха, называется одышкой. При одышке больному следует придать полусидячее положение при помощи подушки, подголовника, функциональной кровати с приподнимающимся головным концом, освободить грудную клетку от стесняющей одежды, увеличить доступ свежего воздуха путем проветривания помещения, дать кислород, при выраженной одышке - сообщить врачу.
Собирание выделений больного на исследование. Результаты исследования выделений во многом зависят от того, правильно ли они собраны и доставлены в лабораторию. Сандружинницы обязаны следить за тем, чтобы посуда, в которую собирают мокроту, мочу и испражнения, была чистой. На эту посуду (плевательницы, банки из-под майонеза, горчицы и другие емкости) наклеивают этикетки, где указывают дату, фамилию, имя и отчество больного, палату и цель исследования.
Мокроту на исследование направляют либо утреннюю, либо все суточное количество. Ее лучше собирать утром до приема пищи. Перед этим больной чистит зубы, ополаскивает полость рта. Количество мокроты для обычного анализа не должно превышать 3-5 мл.
Плевательницы или банки, освободившиеся из-под мокроты, промывают теплой водой, затем кипятят в течение 15 мин в 2%-ном растворе гидрокарбоната натрия или погружают на 1 ч в 5%-ный раствор хлорамина.
Для общего исследования мочи в лабораторию направляют 200 мл. Женщину перед взятием мочи на общий анализ подмывают, чтобы выделения из влагалища не попали в мочу. Во время менструаций мочу брать на исследование не рекомендуется.
При некоторых заболеваниях сердца и почек измеряют суточный диурез, т. е. общее количество мочи, выделяемой за сутки, что является показателем функциональной способности почек. В норме количество выпитой жидкости (1,5-2 л за сутки) должно быть равно количеству выделяемой мочи. Если суточный диурез меньше количества выпитой за сутки жидкости, т. е. при отрицательном диурезе, можно предположить образование отеков.
При направлении мочи в лабораторию на сахар ее перемешивают палочкой, чтобы на дне не оседал сахар, отливают 200 мл на исследование и указывают общее количество мочи за сутки.
Испражнения для общего исследования должны быть массой не менее 5 г, их собирают деревянной лопаточкой (шпателем) в баночку. Не рекомендуется направлять испражнения в лабораторию в бумаге, картонных и спичечных коробках. Собранные испражнения и мочу для исследования до направления в лабораторию хранят на кафельном полу туалетов.
Наложение компрессов. Согревающий компресс - повязка, накладываемая с лечебной целью. Применяется как отвлекающее, рассасывающее и болеутоляющее средство. Согревающий компресс состоит из трех слоев: куска полотняной ткани, смоченной водой комнатной температуры или 5%-ным раствором этилового спирта, отжатого и приложенного к чистой и сухой коже; клеенки или компрессной бумаги, покрывающих полностью ткань; слоя ваты достаточной толщины, покрывающего клеенку и сохраняющего тепло, образующееся под компрессом. Слой ваты должен быть больше клеенки, а клеенка - больше полотняного куска ткани. Все эти слои прибинтовывают к телу так, чтобы они плотно прилегали, не смещались и не сдавливали сосуды. Согревающий компресс держат 6-8 ч, затем снимают, а кожу вытирают насухо, накладывают теплую сухую повязку. Нарушение целости и заболевания кожи (гнойничковые заболевания, фурункулез и др.) являются противопоказанием к наложению согревающего компресса.
Местный горячий компресс вызывает прилив крови и дает болеутоляющий эффект. Салфетку или марлю, сложенную в несколько слоев, смачивают в воде, подогретой до температуры 50-60°С, отжимают и прикладывают к телу, покрывают клеенкой, а затем шерстяной тканью. Компресс можно прибинтовать, но следует помнить, что его через 5-10 мин надо менять.
Холодный компресс (примочка) применяется при ушибах, носовых кровотечениях на переносицу, учащенных сердцебиениях на область сердца, лихорадке на голову. Он оказывает сосудосуживающее болеутоляющее и противовоспалительное действие. Кусок ткани смачивают в ледяной воде, слегка отжимают и накладывают на указанный врачом участок тела. Через 2-3 мин его заменяют свежим. Процедуру смены компресса продолжают в течение 1 ч и более. Вместо компресса могут быть использованы пузыри со льдом.
Постановка банок и горчичников. Банки оказывают рассасывающее, противовоспалительное и болеутоляющее действие. Ставят их на неповрежденную кожу на область спины, справа и слева от позвоночника, на кожу передней поверхности грудной клетки справа. На область грудины, сердца, молочных желез и позвоночника банки ставить нельзя. Перед применением банки следует проверить, чтобы они были сухими, чистыми и с неповрежденными краями. Кожу перед прикладыванием банок смазывают вазелином. Больной лежит на животе или на боку спиной к сандружиннице. На конец длинного металлического зонда (спицы) туго накручивают вату, смачивают ее в этиловом спирте (во избежание воспламенения спирта флакон закрывают), слегка отжимают и поджигают. Горящий факел быстрым движением вводят внутрь банки, затем так же быстро банку всей окружностью отверстия прикладывают к телу. За счет разреженного воздуха, образовавшегося в банке, кожа втягивается в нее, банка плотно прилегает к телу (рис. 32). Поставив 20-25 банок больного накрывают одеялом. Через 10-15 мин банки снимают. Чтобы снять их, надо слегка нажать пальцем кожу у края банки, при этом в просвет входит воздух. Затем кожу протирают сухим куском ваты, удаляют оставшийся на коже вазелин, надевают белье, больного накрывают одеялом и предлагают полежать в постели в течение получаса. Следует остерегаться ожогов кожи у больного при перегреве краев банки или при попадании капель горящего спирта на кожу.
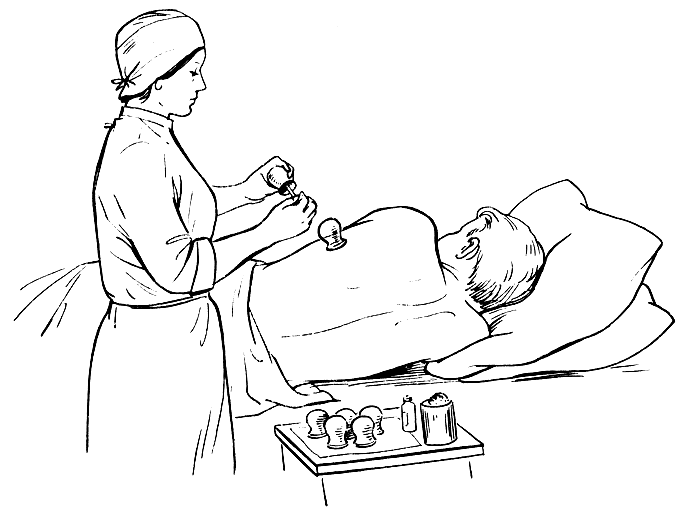
Рис. 32. Постановка банок
Горчичники применяют по тем же показаниям, что и банки. Перед употреблением горчичники смачивают в теплой воде (горячая вода разрушает горчичный фермент, вследствие чего не происходит выделения эфирного горчичного масла) и прикладывают к телу на 10-15 мин. Через 2-3 мин больной ощущает жжение и теплоту. Если жжение сильное и появилась боль, то горчичники следует снять.
Детям и взрослым с нежной кожей во избежание ожога горчичники прикладывают через слой тонкой бумаги или обратной стороной. После снятия их с кожи влажной марлевой салфеткой, а затем сухой удаляют остатки горчицы, больному рекомендуют некоторое время полежать в постели. При длительном хранении горчичники теряют свою активность, а поэтому необходимо обращать внимание на время их приготовления. Срок годности 8 мес.
Промывание желудка. Эту процедуру производят водой комнатной температуры или растворами лекарственных веществ (2%-ным раствором гидрокарбоната натрия или раствором перманганата калия 1:5000) при пищевых отравлениях, токсикоинфекциях и острых гастритах. Для этой цели используют стеклянную воронку емкостью 500-1000 мл и толстый желудочный зонд, представляющий собой мягкую резиновую трубку длиной до 1,5 м и диаметром 10-12 мм, на которой нанесены отметки в сантиметрах. Один конец желудочного зонда закруглен и сбоку имеет овальные отверстия. Этот конец через рот вводят в желудок. Воронку, зонд кипятят, а перед промыванием ополаскивают стерильным физиологическим раствором. Промывание желудка делают в положении больного сидя. На него надевают длинный клеенчатый фартук, усаживают на стул, голову несколько наклоняют вперед, к ногам подставляют таз, в который опускают конец фартука. Берут зонд в правую руку на расстоянии 10 см от закругленного конца, к больному подходят справа, левой рукой поддерживают шею. Больному предлагают дышать через нос, не захватывать зонд руками, открыть рот, при этом конец зонда кладут на корень языка, просят не прикусывать зонд и сделать глотательное движение, а затем быстро через глотку зонд проводят в пищевод до метки 40 см, это показывает, что он попал в желудок (рис. 33). Свободный конец зонда соединяют с воронкой. Так получают систему из двух сообщающихся сосудов: желудок и воронка.
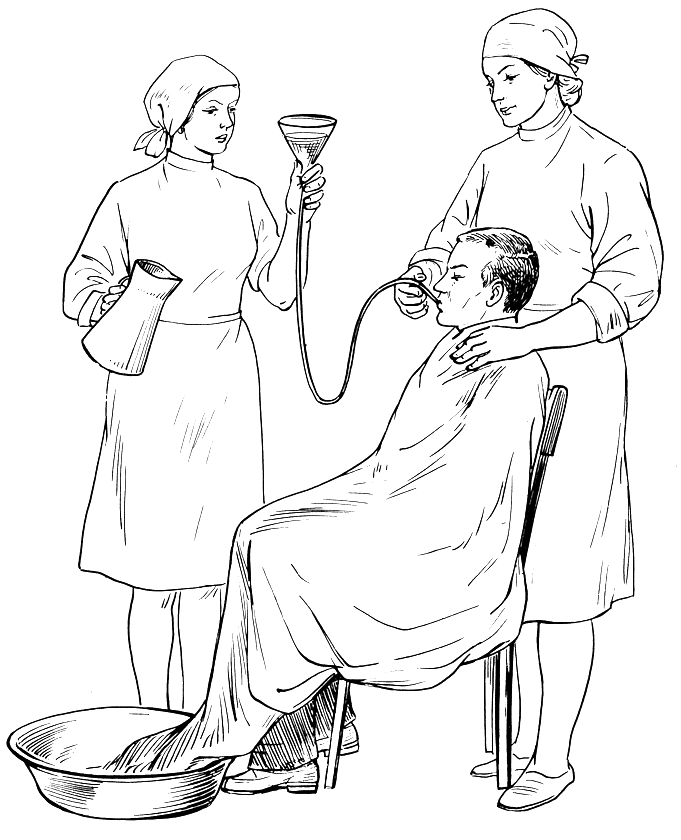
Рис. 33. Промывание желудка с помощью толстого зонда
Для промывания желудка следует приготовить кипяченую воду комнатной температуры в объеме 5-10 л. Воронку опускают ниже уровня рта, полностью наполняют ее водой и постепенно поднимают несколько выше головы. В это время вода переходит в желудок. Когда в воронке останется немного воды, ее снова опускают вниз и вода обратно из желудка переходит в воронку, которую опрокидывают в таз. Промывание повторяют несколько раз, пока промывные воды не станут совершенно чистыми.
Осторожно извлекают зонд, затем зонд и воронку тщательно моют горячей водой с мылом, удаляя из просвета слизь, остатки пищи.
При промывании желудка необходимо следить, чтобы с водой в желудок не попал воздух, так как в этом случае трудно удалить обратно промывные воды.
Постановка очистительной и лечебной клизм. Очистительную клизму ставят при запорах, пищевых отравлениях, перед операциями и рентгенологическими исследованиями органов брюшной полости.
Система для очистительной клизмы состоит из стеклянной градуированной кружки Эсмарха или резинового мешка емкостью от 1 до 2 л с отходящей резиновой трубкой длиной до 1,5 м, диаметром 1 см и краном или зажимом, регулирующим поступление воды, стеклянного или пластмассового наконечника. Кроме системы, надо иметь подставку для подвешивания кружки, водяной термометр, вазелин, клеенку, таз (ведро), судно. Вся система должна быть тщательно вымыта. В кружку наливают чистую воду комнатной температуры (20-22°С): для взрослого 1-2 л, для детей 6-10 лет - 300-500 мл. Кружку подвешивают на подставку высотой от 0,5 до 1,5 м, открывают кран или зажим и заполняют систему, вытесняя из нее воздух, выпускают немного воды на тыльную поверхность кисти, проверяя ее температуру. Кровать (кушетку) покрывают клеенкой. Больного укладывают на левый бок ближе к краю кровати, ноги сгибают в коленях и подтягивают к животу с целью расслабления брюшного пресса. Наконечник перед введением смазывают вазелином, I и II пальцами левой руки раздвигают ягодицы, правой рукой вводят наконечник в прямую кишку на глубину 12 см. Первые 3-4 см наконечник вводят по линии, соединяющей задний проход с пупком, а затем - параллельно копчику. Когда наконечник введен, открывают кран или зажим, и вода поступает в прямую кишку. Чтобы в кишечник не попал воздух, когда на дне кружки останется немного воды, надо закрыть кран или наложить зажим на отходящую от кружки резиновую трубку, а затем только извлекают наконечник из прямой кишки. После постановки очистительной клизмы больной должен удерживать воду в течение 10 мин.
В кишечник с помощью клизмы можно ввести лекарство в жидком виде. Лечебные клизмы производят резиновым баллоном после очистительных.
Детям до 5 лет очистительную клизму ставят из резинового баллона с мягким наконечником.
Подача кислорода больному. В настоящее время в лечебных учреждениях применяют централизованное снабжение кислородом из общей системы по специальным газопроводным трубам. При таком снабжении палат кислородом у головного конца кровати монтируют распределительное устройство, состоящее из вентиля, увлажнителя (емкости с водой) и резинового шланга (рис. 34). Для подведения кислорода в дыхательные пути больного используют прокипяченный и смазанный вазелином резиновый катетер, который вводят в заднеглоточное пространство через нижний носовой ход на расстояние, равное расстоянию от кончика носа до мочки уха (такое введение требует специальных навыков). Наружную часть катетера фиксируют на щеке полосками лейкого пластыря, а затем соединяют катетер со шлангом, идущим от увлажнителя. Неувлажненный кислород раздражает дыхательные пути, высушивает слизистую оболочку.
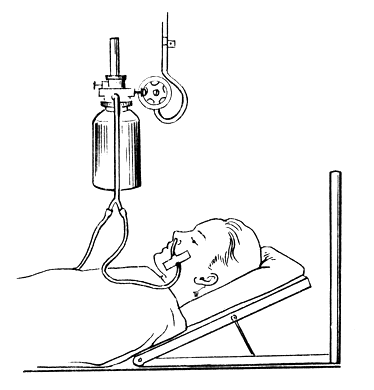
Рис. 34. Ингаляция кислорода из централизованной системы
Для вдыхания кислорода пользуются рото-носовыми масками. При этом кислород подается под давлением 100-200 кПа (1-2 атм).
Хранят и перевозят медицинский кислород в специальных баллонах голубого цвета, с надписью "Кислород" и буквой "М". Каждый баллон содержит 6000 л газообразного кислорода под давлением 15000 кПа (150 атм) и снабжен редуктором, понижающим давление до 100-500 кПа (1-5 атм).
При пользовании кислородом следует соблюдать правила безопасности во избежание взрыва: исключить контакт кислорода с любыми маслами и эфирами; руки обслуживающего персонала должны быть всегда чистыми и сухими; исключить пользование открытым огнем; хранить кислородные баллоны в сухом помещении, в вертикальном положении, в особых гнездах при температуре не выше 35°С; при транспортировке предохранять от толчков, ударов.
Широкое распространение получила подача кислорода больному из кислородной подушки, представляющей собой прорезиненный мешок емкостью 12-25 л. В один из углов мешка вмонтирована резиновая трубка с краном и воронкой. Подушку наполняют из кислородного баллона с помощью особого редуктора, снижающего давление до 1-2 атм. При пользовании кислородом из кислородной подушки воронку обертывают влажной марлевой салфеткой, плотно прижимают ко рту и предлагают больному делать вдох через рот, а выдох через нос. Таким образом кислород можно давать длительное время.
Для подачи кислорода применяют также кислородные ингаляторы (КИ-3М, КИ-1), снабженные удобными для дыханий масками с вдыхательными и выдыхательными клапанами.
КИ-3М состоит из баллона, содержащего 195 л кислорода, дыхательного мешка вместимостью 4 л и двух масок, присоединенных к мешку, и предназначен для одновременной подачи кислорода (чистого или в смеси с воздухом - 10, 20, 30, 40% воздуха) двум больным. Кислород может поступать в подмасочное пространство непрерывно с расходом его 5-10-15 л/мин. Запас кислорода при ингаляции до 10 л/мин расходуется за 26 мин.
КИ-1 отличается от КИ-3М тем, что имеет не один, а два кислородных баллона с общим запасом кислорода 210 л. Существенным отличием КИ-1 от КИ-3М является то, что им нельзя пользоваться в условиях зараженной атмосферы из-за того, что предохранительный клапан его дыхательного мешка не имеет изолирующей заглушки, как в ингаляторе КИ-3М.
Участие в проведении перевязок, наложении и снятии гипсовых повязок. Перевязки проводят в специальных перевязочных комнатах, иногда в палатах. Перед перевязками больных сандружинницы приготавливают все необходимое - стерильный перевязочный материал, стерильные резиновые перчатки, стерильные инструменты, необходимые емкости (тазы, ведра) для сбрасывания туда использованного перевязочного материала.
Перевязку производят тщательно, соблюдая все правила асептики и антисептики, в марлевых масках после соответствующей обработки рук.
Снятие повязки, манипуляции на ране, наложение новой повязки производят с помощью пинцетов, корнцангов, ножниц, не прикасаясь руками к ране и перевязочному материалу. Инструменты меняются после каждой перевязки, новые подает сандружинница. Перчатки меняют в тех случаях, когда коснулись чего-либо нестерильного.
Все перевязки раненых с чистыми и гнойными ранами производят раздельно, соответственно в чистой и гнойной перевязочной. Во время перевязки гнойной раны тщательно производят обработку кожи вокруг раны 0,5%-ным раствором нашатырного спирта, эфиром, этиловым спиртом; 5-10%-ным спиртовым раствором йода. Рану промывают 3%-ным раствором перекиси водорода или слабым раствором перманганата калия. Снятые повязки уничтожают. После каждой перевязки гнойной раны необходимо тщательно вымыть руки с мылом, а в случае соприкосновения с гноем обязательно ополоснуть 0,5%-ным раствором хлорамина.
Для наложения гипсовых повязок пользуются гипсовыми бинтами. Готовят их так. На стол кладут марлевый бинт и раскатывают его слева направо, насколько позволяет длина стола. Затем руками берут гипсовый порошок, равномерно насыпают на бинт, левой рукой удерживают конец бинта, кистью правой руки втирают гипсовый порошок в бинт. Вновь насыпают гипс и ребром ладони равномерно распределяют порошок по бинту так, чтобы толщина слоя порошка составляла примерно 3 мм.
Нагипсованную часть рыхло свертывают в рулон, следят за тем, чтобы гипсовый порошок не высыпался. Затем раскатывают следующую часть бинта до тех пор, пока не будет нагипсован весь бинт.
Перед употреблением гипсовый бинт опускают в таз с теплой водой. Хорошо пропитавшийся водой бинт отжимают, накладывают непосредственно на тело, при этом на костные выступы кладут подстилку из негигроскопической ваты. Гипсовая повязка плотно и равномерно прилегает к телу, легко моделируется, обеспечивает надежную иммобилизацию, через 15 мин затвердевает, окончательно высыхает через сутки, сравнительно легко снимается, что позволяет применять ее в любых условиях. Процесс высушивания повязки можно ускорить обдуванием ее теплым воздухом с помощью фенов с расстояния 2-2,5 м от повязки. Сразу же после наложения повязки необходимо влажной салфеткой обтереть свободные от нее участки кожи больного. Если для замачивания гипсовых повязок использовались тазы без подложенных на дно клеенок, то воду из них следует вылить в раковину с отстойником, а тазы ополоснуть. Окаменевшие куски гипса сбрасывают в ящик для снятия гипсовых повязок. Туго наложенная гипсовая повязка может вызвать расстройство кровообращения, при этом возникает боль в конечности от сдавливания, отечность, похолодание, синюшность или бледность пальцев, потеря чувствительности, поэтому концы пальцев при наложении гипсовых повязок всегда оставляют свободными. В случае возникновения осложнения гипсовую повязку надо разрезать ножницами, ножом или специальной пилой для гипса и снять.
Вопросы. 1. Как правильно измерить температуру тела больного? 2. Как определить частоту пульса и дыхания? 3. Как собрать для лабораторного исследования мокроту, мочу и испражнения? 4. Как наложить согревающий, горячий и холодный компрессы? 5. Как поставить банки, горчичники, очистительную клизму? 6. Как промыть желудок с помощью толстого зонда? 7. Как дать кислород больному с помощью кислородной подушки? 8. Какими дезинфицирующими жидкостями обрабатывают кожу вокруг гнойной раны во время перевязки? 9. Как приготовить гипсовый бинт?
|
ПОИСК:
|
Саенко Инна Александровна, автор статей
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://m-sestra.ru/ 'M-Sestra.ru: Сестринское дело'