
БИБЛИОТЕКА
МАНИПУЛЯЦИИ
ЗАБОЛЕВАНИЯ
БАЗОВЫЕ ВОПРОСЫ
КУРОРТОЛОГИЯ
ССЫЛКИ
О САЙТЕ
Энцефалопатия
В патологии новорожденных значительное место занимает энцефалопатия - поражение центральной нервной системы, возникновение которого связано с неблагоприятно складывающимися для плода условиями в период его внутриутробного развития и во время родового акта.
Приблизительно 50% новорожденных, умирающих в течение 1-й недели жизни, погибают от внутричерепной травмы. Среди доношенных этот процент ниже, среди недоношенных выше. Повреждения центральной нервной системы не только опасны для жизни новорожденного, но и чреваты остаточными явлениями, часто не исчезающими всю жизнь. У части детей, перенесших внутричерепную травму, наблюдаются дефекты психики, церебральные параличи, эпилепсия и другие заболевания мозга.
За последние 15-20 лет значительно расширились представления о причинах поражений центральной нервной системы у новорожденных и детей раннего возраста. В настоящее время выяснена роль различных факторов, как наследственно обусловленных, так и экзогенных, которые могут оказать патологическое влияние на формирование систем и органов плода (табл. 8).

Таблица 8. Факторы риска повреждения нервной системы у новорожденных
Среди множества вредных факторов наиболее частым является гипоксия. В каждом конкретном случае необходимо выяснить доминирующий фактор: гипоксия (асфиксия), травма, инфекция, интоксикация. В некоторых случаях причинный фактор остается неуточненным.
Родовая травма - это местное повреждение тканей плода в процессе родов в результате механических воздействии, вызывающих сдавление мозга, размягчение, разрыв тканей. Затруднения в родах могут возникнуть в связи с патологией костей, органов и тканей малого таза, несоответствие между размерами таза и плода, неправильное положение плода, аномалии родовой деятельности. Родовая травма может произойти также в результате применения инструментальных пособий.
В связи с тем что в основе поражения мозга ребенка, наблюдаемого при рождении, нередко лежит сочетание факторов, бывает трудно выделить ведущую причину. В подобных случаях в диагнозе можно указать не один, а два этиологических признака (например, гипоксически-травматическое поражение центральной нервной системы).
Учитывая динамичность патологического процесса в мозге новорожденных и детей первых месяцев жизни, с исчезновением многих клинических проявлений на фоне правильного лечения до стабилизации органических симптомов при установлении диагноза допускается употребление термина "энцефалопатия".
Клиника. Это заболевание протекает с преобладанием общемозговых симптомов, связанных с отеком мозга, нарушением циркуляции ликвора и мозгового кровообращения, возникающими в результате гипоксемии, гипоксии, ацидоза.
Одним из первых и постоянных клинических признаков энцефалопатии новорожденных являются расстройства акта дыхания, которые проявляются в изменении частоты, глубины, характера, ритма дыхательных движений. Обычно дыхание учащено, 90-140 в минуту, а иногда периоды учащенного дыхания сменяются периодами урежения. При тяжелых травмах дыхание может быть стонущим, шумным, клокочущим. В подобных ситуациях у детей в короткие сроки развивается пневмония, которая иногда выступает на первый план, что приводит к диагностическим ошибкам.
Наряду с нарушением дыхания наблюдаются изменения и со стороны сердечно-сосудистой системы. В первые часы и дни чаще наблюдается относительная брадикардия (частота пульса составляет 90-100 в минуту), которая затем сменяется тахикардией. Характерна также лабильность пульса, т. е. быстрая смена медленного сердцебиения его учащением. Тоны сердца вначале могут быть акцентуированы, но по мере углубления расстройства дыхания становятся глухими.
При энцефалопатии дыхательная и сердечно-сосудистая недостаточность сопровождается изменением окраски кожи и слизистых оболочек. Наряду с бледностью часто наблюдается распространенный цианоз, может происходить резкая смена окраски кожи.
Постоянными симптомами являются изменения мышечного тонуса, врожденных рефлексов и двигательной активности.
Как правило, в первые часы жизни отмечается мышечная гипотония, которая в последующем сменяется гипертонией разгибателей. Ребенок принимает характерную позу: конечности вытянуты и напряжены, головка запрокинута назад, разгибатели спины также напряжены (рис. 24).
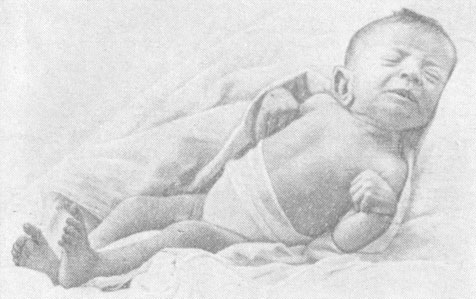
Рис. 24. Характерная поза ребенка при внутричерепной травме
Важное значение имеет оценка сосательного и глотательного безусловных рефлексов. У детей в течение длительного времени отсутствуют проявления голода и ориентировочно-сосательный рефлекс (рефлекс "поиска"). В зависимости от степени тяжести дети при прикладывании или совершенно не берут грудь или сосут вяло, в тяжелых случаях может наблюдаться даже поперхивание при глотании. Активность пищевого рефлекса восстанавливается довольно медленно. Это является одной из причин значительного первоначального уменьшения массы тела, медленного восстановления и медленного дальнейшего повышения ее.
Такие врожденные рефлексы, как рефлекс охватывания (Моро), ладонно-головной (Бабкина), хватательный (Робинзона), ползания (Бауэра) или отсутствуют, или вялые, замороженные. Брюшные, подошвенные рефлексы быстро истощаются или отсутствуют.
Крик больного ребенка слабый или, наоборот, пронзительный и прерывистый, так называемый мозговой крик.
Важными симптомами являются снижение активности движений, появление двигательных автоматизмов, тремора, судорог с возможным наличием нистагма, косоглазия, анизокории, выпячивания и напряжения большого родничка, симптомов Грефе, "заходящего солнца", зевоты, икоты. Перечисленные симптомы встречаются в самых различных сочетаниях. Из других симптомов следует указать на расстройства сна, который становится тревожным, непродолжительным. В тяжелых случаях ребенок совершенно лишается сна, лежит с широко открытыми глазами, взгляд устремлен в одну точку, наблюдается редкое мигание.
Расстройство теплорегуляции чаще выражается в снижении температуры тела, а иногда и в беспричинных значительных повышениях ее.
В тяжелых случаях может наблюдаться задержка мочеиспускания (до 19-26 ч).
В зависимости от распространенности и тяжести клинических симптомов принято различать три степени энцефалопатии: I степень - легкая, II степень - средней тяжести, III - степень - тяжелая. Это деление основано на клинической симптоматике, до известной степени является условным, но в то же время оно удобно и целесообразно при использовании в повседневной практической работе.
Для энцефалопатии I степени характерны незначительные приходящие функциональные нарушения мозгового кровообращения. Основными клиническими симптомами являются временная мышечная гипотония, нерезкое расстройство акта дыхания, непостоянный цианоз, иногда тремор, снижение активности сосания, медленное восстановление первоначальной массы тела. Все эти симптомы хорошо поддаются лечебным воздействиям, в большинстве случаев к 3-4-му дню жизни состояние ребенка полностью нормализуется. Как правило, при данной степени энцефалопатии осложнений и последствий в отдаленные периоды не наблюдается.
При энцефалопатии II степени происходят более глубокие нарушения, с более выраженными и многообразными клиническими проявлениями. Первоначальная вялость сменяется возбуждением, наблюдаются затрудненное стонущее дыхание, постоянный цианоз, гипотония мускулатуры, сменяющаяся ее гипертонией, быстро развивается ателектатическая пневмония, активное сосание появляется не раньше 4-5-го дня жизни, отмечается значительная убыль массы тела, в различных сочетаниях могут быть тремор, клонические судороги, зевота, нистагм, расстройства сна, пронзительные вскрикивания.
Течение энцефалопатии средней тяжести более продолжительное, она может давать различного рода осложнения, последствия и прогноз при ней является серьезным.
Тяжелая форма поражения мозга (энцефалопатия III степени) характеризуется синдромами прекоматозного и коматозного состояния новорожденного. Крик слабый или отсутствует. Реакция на болевые раздражители резко снижена или не вызывается. Отмечается мышечная гипотония или атония. Сухожильные и врожденные рефлексы, включая сосательный и глотательный, угнетены или отсутствуют в течение 10-15 дней. Возможны вертикальный нистагм, плавающие движения глазных яблок, мидриаз или анизокрия. В наиболее тяжелых случаях зрачки сужены. Реакция на свет вялая или отсутствует, корнеальные рефлексы резко снижены. Дыхание аритмичное, с частым апноэ, повторным появлением цианоза. Отмечается брадиаритмия. Наблюдаются повторные судороги. Возникают парезы черепных нервов, двигательные нарушения.
При энцефалопатии III степени часто наблюдаются различного рода осложнения. Прогноз при этом необходимо делать с большой осторожностью, однако надо иметь в виду, что все болезненные симптомы могут постепенно ликвидироваться.
При энцефалопатии довольно часто наблюдаются разнообразные осложнения, которые нередко носят органический характер и остаются на всю жизнь. Из осложнений наиболее часто встречаются церебральные параличи (рис. 25) или парезы, гидроцефалия (рис. 26), эпилепсия, задержка темпа психофизического и речевого развития (олигофрения) и др.

Рис. 25. Центральный паралич с атетозом
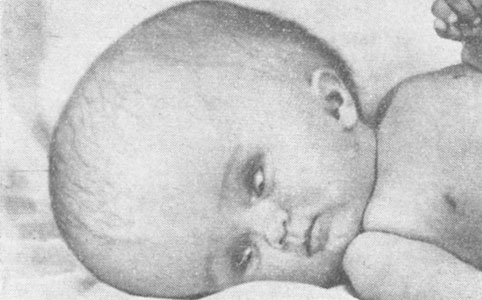
Рис. 26. Водянка головы. Симптом 'заходящего солнца'
В зависимости от тяжести перенесенной энцефалопатии, наличия или отсутствия осложнений и последствий профилактические прививки таким детям обычно делают на 2-м году жизни, а иногда и позже. Учитывая склонность детей с энцефалопатией к развитию нейротоксического синдрома, необходимо до и после проведения прививки на протяжении 2-3 дней назначать им десенсибилизирующие, седативные, жаропонижающие средства.
Лечение. При поражении центральной нервной системы лечение должно быть ранним, комплексным, последовательным, и это по существу определяет ближайший и отдаленный прогноз заболевания.
Лечение новорожденных с повреждением центральной нервной системы делится на два периода: лечение острого состояния и восстановительный период.
В остром периоде при подозрении на внутричерепное кровоизлияние наряду с покоем и холодом на голову назначают следующие гемостатические средства: викасол по 0,002 г 2 раза в день внутрь или 1% раствор по 0,2-0,3 мл 2 раза в день внутримышечно в течение 3-4 дней; рутин по 0,005 г 2-3 раза в день внутрь; 10% раствор хлорида кальция или глюконата кальция по 1 чайной ложке 3 раза в день внутрь; 5% раствор аскорбиновой кислоты по 1 мл внутримышечно или внутривенно с 15-20 мл 10-20% раствора глюкозы.
С целью дегидратационной терапии применяют фуросемид по 1-3 мг/кг в сутки в 2-3 приема внутрь или по 1 мг/кг в сутки внутримышечного или внутривенно с одновременным назначением панангина по 1/4 таблетки 2 раза вдень и 5% раствора ацетата калия по 5,0 мл 2 раза в день внутрь; 25% раствор сульфата магния по 0,2-0,3 мл/кг внутримышечно; в тяжелых случаях - маннит капельно внутривенно по 0,5-1,0 г/кг в сутки в изотоническом растворе хлорида натрия или 5% растворе глюкозы; гипертонический раствор плазмы по 5-10 мл/кг внутривенно капельно. Не рекомендуется в родильном доме назначать диакарб (усиливает ацидоз) и мочевину (усиливает геморрагические явления).
В качестве дезинтоксикационных средств применяют гемодез (неокомпенсан) по 10-15 мл/кг в сутки, 10% реополиглюкин по 10 мл/кг, раствор Рингера, 10% раствор глюкозы. Все эти средства вводят капельно внутривенно, при этом общее количество вводимой жидкости не должно превышать 90-140 мл. Применяют панангин и ацетат калия. Назначают 4% раствор гидрокарбоната натрия по 5 мл внутрь пополам с 5% раствором глюкозы 3 раза в день или внутривенно (струйно, капельно).
Кокарбоксилазу вводят внутривенно струйно или капельно из расчета 8-10 мг/кг. Назначают гидрокортизон по 5-10 мг/кг внутримышечно или внутривенно. При дыхательных расстройствах применяют 1,5% раствор этимизола внутримышечно по 0,3-0,5 мл 2-3 раза в день.
В тяжелых случаях при значительном отеке мозга с синдромом коматозного состояния проводят краниоцеребральную гипотермию в течение 11/2-2 ч. Перед проведением гипотермии вводят 50-100 мг/кг ГОМК (раствор оксибурата натрия) внутривенно в 30-50 мл 5% раствора глюкозы или дроперидол по 0,5 мг/кг.
Наряду с этим проводят симптоматическую терапию. При выраженной брадикардии, аритмии, остановке сердца производят наружный его массаж. При отсутствии эффекта рекомендуется введение в сердце 0,2 мл адреналина в разведении 1:10 000. Применяют 0,06% коргликон в дозе 0,1 мл внутривенно, его можно назначать одновременно с глюкозой и кокарбоксилазой, которые вводят каплями. При гипертермии показано введение 1% раствора амидопирина по 0,5 мл/кг или 50% его раствора по 0,1 мл внутримышечно; внутривенное введение 20% раствора глюкозы, охлажденного до 4°С; следует обнажить ребенка, положить холод на голову и на крупные сосуды. При этом необходимо следить, чтобы температура тела не снижалась более чем до 37,5°С.
При дыхательной недостаточности, после отсасывания слизи, новорожденному необходима искусственная вентиляция легких с помощью маски, через которую подают смесь воздуха с кислородом (1:1). При более тяжелых дыхательных нарушениях или при отсутствии эффекта от введения кислорода через маску рекомендуется аппаратное искусственное дыхание после интубации и опорожнения трахеи от содержимого. Наибольшее распространение получил аппарат "Вита-1". Одновременно в вену пуповины вводят 5% раствор бикарбоната натрия в дозе 10-25 мл, 5% раствор глюкозы с кокарбоксилазой и инсулином.
При судорогах, помимо сульфата магния (сернокислая магнезия), применяют фенобарбитал по 0,001 г/кг 2-3 раза в день, 0,25% раствор аминазина по 2-5 мг/кг внутримышечно с 0,25% раствором новокаина (5 мл).
При повышении нервнорефлекторной возбудимости показаны 10% раствор глюконата кальция или хлорида кальция по 1 чайной ложке 3 раза в день, 1% раствор бромида натрия по 1 чайной ложке 3 раза в день, фенобарбитал.
Всем детям рекомендуется давать витамины В1, В2 по 0,002 г 2-3 раза в день.
Для профилактики бактериальной инфекции применяют антибиотики (пенициллин по 200000 ЕД/кг в сутки или полусинтетические пенициллины в той же дозе внутримышечно).
В восстановительном периоде новорожденным продолжают проводить дегидратационную, дезинтоксикационную, стимулирующую и симптоматическую терапию. Дополнительно назначают следующие средства.
Применяют комплекс 5% раствора пиридоксина (витамин В6) и АТФ по 1 мл каждого, внутримышечно, в одном шприце, 25-30 инъекций; глутаминовую кислоту по 50 мг/кг в сутки в 2-3 приема в сочетании с метионином по 30 мг/кг внутрь 2-3 раза в день, липоцеребрином по 40 мг/кг внутрь 2-3 раза в день в течение 30 дней.
Для стимуляции рекомендуется аминалон по 1 таблетке 2 раза в день (от 2-3 нед до 3-4 мес); румалон по 0,2-0,3 мл внутримышечно в течение 20 дней; ретаболил по 0,5-1,0 мг/кг 1 раз в 3-4 нед внутримышечно; метандростенолон (неробол) по 0,05-0,1 мг/кг внутрь в течение 4-8 нед; витамин B1 - 5% раствор по 1 мл внутримышечно через день в течение 30 дней; витамин B12 по 50 мкг/кг внутримышечно через день. Кроме того, применяют церебролизин по 0,5-1 мл внутримышечно через день, всего 25-30 инъекций. Необходимо помнить, что при судорогах и гидроцефальном синдроме церебролизин противопоказан.
В восстановительном периоде важное значение приобретают переливание крови, плазмы, гемодеза, а также назначение гипосенсибилизирующих средств (димедрол по 1 мг/кг 2-3 раза в день, 0,5% раствор новокаина по 1 мл внутримышечно 1 раз в день, 10% раствор хлорида кальция по 1 мл внутривенно 1 раз в день). При двигательных периферических расстройствах применяются дибазол по 0,001 г 1 раз в сутки в течение 1 мес.
Для борьбы с дыхательными расстройствами рекомендуется дозированная кислородная терапия. Наряду с противовоспалительной терапией определенный эффект оказывает комплекс препаратов: димедрол, эфедрин, эуфиллин. Местно применяют горчичники, токи УВЧ, озокерит. При понижении аппетита эффективен апилак по 1 мг/кг 3 раза в день в виде свечей в течение 7-14 дней.
При повышенном мышечном тонусе назначаются мидокалм по 1/4-1/2 таблетки 2 раза в день. Для ослабления эмоционального напряжения и снятия пароксизмов двигательного возбуждения применяют диазепам (седуксен) по 1/4 таблетки 1 раз в день в течение 3-4 нед.
Важное место в восстановительной терапии занимают массаж и лечебная гимнастика, которые показаны с 10-12-го дня жизни. Используют приемы поглаживания, вибрации, легкого растирания, вибрационный точечный массаж. Похлопывание и глубокое разминание назначают при гипотонии. После массажа проводят лечебную гимнастику, состоящую из упражнений рефлекторно-пассивного характера (стимуляция ползания, шаговые реакции, хватательные движения). После массажа и лечебной гимнастики рекомендуется специальная ортопедическая укладка ребенка - при повышенном мышечном тонусе отведение рук вверх и в стороны, максимальное разведение ног. Длительность укладки от 10-15 мин до 2-3 ч. При повышении мышечного тонуса только в ногах можно применять широкое пеленание с помощью валика при специальной шины-трусов. При мышечной гипотонии телу ребенка придают среднее физиологическое положение.
Дети с энцефалопатией нуждаются в создании определенного режима. Им необходимо предоставить максимальный покой, возвышенное положение в кровати; туалет следует проводить с большой осторожностью.
Особое внимание требуется при кормлении таких детей. При отсутствии у ребенка сосательной активности жидкость (изотонический раствор глюкозы и хлорида натрия) вводят в желудок через постоянный зонд, при наличии срыгиваний, рвоты - капельно внутривенно в количестве 100-150 мл/сут.
В первые 1-2 дня ребенка кормят сцеженным женским молоком, вводя его в желудок с помощью зонда (при отсутствии сосательного и глотательного рефлексов) или дают с ложечки. К груди матери ребенка можно прикладывать при поражении нервной системы I степени на 2-3-й день жизни, II степени - на 4-5-й день и III степени - на 6-7-й день жизни ребенка. Прикладывают к груди вначале 1-2-3 раза в день в зависимости от состояния ребенка и постепенно переходят на полноценное вскармливание.
Профилактика. Основные мероприятия по профилактике поражений нервной системы у новорожденных должны быть сосредоточены на раннем выявлении патологии беременности, своевременном ее лечении и рациональном ведении родов у этих женщин. Особое внимание в женских консультациях следует уделять женщинам, с поздними токсикозами или заболеваниями, сопутствующими беременности, в частности сердечно-сосудистыми заболеваниями и различными острыми инфекциями.
Своевременная госпитализация и лечение беременных, составление плана ведения родов имеют большое значение для профилактики повреждений нервной системы плода.
Во время родов особое значение приобретают мероприятия по предупреждению внутриутробной асфиксии, а следовательно, и энцефалопатии. Систематическое наблюдение за состоянием плода и своевременно принятые меры при появлении начальных симптомов асфиксии могут во многих случаях предотвратить возникновение повреждений центральной нервной системы.
Правильная техника родоразрешения и улучшение акушерской оперативной техники также играют весьма существенную роль в предупреждении энцефалопатии у новорожденных.
В комплекс профилактических мероприятий включается и борьба с недонашиванием беременности.
Все профилактические мероприятия при рациональном сочетании их являются высокоэффективными и могут быть осуществлены в любых условиях.
|
ПОИСК:
|
Саенко Инна Александровна, автор статей
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://m-sestra.ru/ 'M-Sestra.ru: Сестринское дело'