
БИБЛИОТЕКА
МАНИПУЛЯЦИИ
ЗАБОЛЕВАНИЯ
БАЗОВЫЕ ВОПРОСЫ
КУРОРТОЛОГИЯ
ССЫЛКИ
О САЙТЕ
Болезни наружного носа
Ожог носа. Обычно является частью общего ожога лица. Причины таких ожогов весьма разнообразны, в частности солнечные лучи, кислота, горячая вода и др.
Симптомы характеризуются появлением гиперемии кожи, болезненностью, припухлостью. Через 4 - 5 дней боль исчезает, кожа приобретает темную окраску. В последующие дни наблюдается шелушение рогового слоя.
Диагноз ставят на основании анамнеза и осмотра. Ожоги носа редко превышают I степень.
Лечение включает общие меры борьбы с ожогами. Местно применяют противомикробные мази с добавлением гормона, ожоговую поверхность смазывают 10% синтомициновой мазью или оксикортом.
Отморожение носа возникает довольно часто.
Симптомы зависят главным образом от длительности воздействия холодового фактора и его интенсивности. В легких случаях кожа кончика носа становится синюшно-красной. В теплом помещении появляются зуд, ощущение пощипывания. В тяжелых случаях на отмороженной поверхности образуются пузыри, некроз и даже трофические язвы.
Диагноз с учетом анамнеза и данных осмотра обычно не представляет трудностей.
Лечение в легких случаях заключается в применении тепловых процедур в виде компрессов и смазывании отмороженной поверхности оксикортом. В тяжелых случаях больной должен быть госпитализирован; в стационаре проводят общее и местное противовоспалительное лечение.
Рожа - разлитое инфекционное (в основном стрептококковое) воспаление кожи, часто сопровождается выраженной общей реакцией организма. Изолированно в области носа встречается редко, обычно вторично, вследствие перехода воспаления с кожи лица. Рожа начинается значительным повышением температуры тела (38 - 40°С), могут быть озноб, головная боль, резкое ухудшение самочувствия. Увеличиваются регионарные лимфатические узлы. Кожа в области воспаления резко гиперемирована, значительно инфильтрирована, местами покрыта эпидермальными пузырьками, болезненна при пальпации. Воспаление может переходить с кожи преддверия носа на слизистую оболочку полости носа. Распространению рожистого воспаления способствуют расчесы, трещины, а также гнойные заболевания носа и придаточных пазух.
Распознавание обычно не вызывает затруднений. Лечение проводится в стационаре. Назначаются антибиотики (синтомицин, левомицетин, пенициллин и др.), довольно быстро снимающие общую воспалительную реакцию, облучение кварцем (эритемная доза), мазевые антисептические повязки.
Экзема входа в нос относится к аллергическим заболеваниям, может быть связана с нарушением обменных процессов. Встречается редко. При остром течении обычные кожные признаки: хорошо выраженная краснота, припухлость, поверхностное слущивание эпидермиса, местами пузырьки, корки во входе в нос, трещины кожи. Процесс иногда распространяется (особенно у детей) на кожу в области лица, уха, головы. Общее состояние обычно остается удовлетворительным. Экзема может способствовать развитию фурункулов, сикоза, рожи и других заболеваний.
Лечение заключается в устранении гнойных заболеваний полости носа, придаточных пазух и других очагов хронической инфекции в организме (хронический тонзиллит, кариес зубов и др.), проведении лечения общих заболеваний и противоаллергической терапии антигистаминными препаратами. Показана общеукрепляющая терапия препаратами железа, мышьяка, витаминами A и C, рыбьим жиром, облучение кварцем. Местно кожу очищают с помощью растительного или минерального масла (оливкового, персикового и др.) и накладывают антибиотикостероидные мази (оксикорт и др.). Трещины кожи тушируют 2 - 5% раствором нитрата серебра, применяются также ртутные мази. После исчезновения местных поверхностных признаков заболевания лечение мазями следует продолжить до полной нормализации кожи.
Сикоз (фолликулит) входа в нос встречается относительно часто, представляет собой ограниченное гнойное воспаление волосяных мешочков в области преддверия носа и прилежащих участков верхней губы. Этиологическим фактором обычно является золотистый стафилококк, инфекция часто вносится пальцами при удалении корок из преддверия носа, особенно корочек гнойников; развитию инфекции способствуют гнойные заболевания полости носа и придаточных пазух. При осмотре видны небольшие красного цвета узелки с пустулкой, пронизанной волосом на вершине. Течение заболевания хроническое, с обострениями; больного беспокоят зуд, жжение, боль, напряжение кожи входа в нос: здесь часто накапливаются крупные корки, которые затрудняют дыхание.
Диагноз нетруден; лишь при комбинации сикоза с экземой их трудно различить.
Лечение обычно амбулаторное. Пораженную сикозом кожу обрабатывают борным или салициловым спиртом, затем пинцетом удаляют все пораженные волоски, после чего накладывают синтомициновую мазь, можно оксикортовую, гидрокортизоновую и др. Между этими процедурами применяют УВЧ-терапию. В более тяжелых или затяжных случаях течения болезни проводят рентгеновское облучение в эпиляционной дозе.
Фурункул входа в нос - острое воспаление волосяной сумки или сальной железы, нередко протекает с общим фурункулезом. В этиологии фурункула носа основное значение имеют травма, местное снижение устойчивости кожи и всего организма к стафило- и стрептококковой инфекции. Возникновению фурункула носа способствуют некоторые общие заболевания (сахарный диабет, нарушение обмена веществ, гиповитаминоз, туберкулез, а также переохлаждение организма); фурункулезом нередко заболевают ослабленные дети. Если два или больше фурункулов сливаются и образуется карбункул, то местная и общая воспалительные реакции резко возрастают.
В патогенезе фурункула важно иметь в виду возможность образования септических тромбов в мелких венах в воспалительном инфильтрате, окружающем волосяную сумку или сальную железу. По венозным путям инфекция может распространиться в область пещеристого синуса и других сосудов черепа с последующим развитием тяжелого внутричерепного осложнения или сепсиса.
В клинической картине постоянными симптомами являются резкая боль в области воспалительного очага, ограниченный, покрытый гиперемированной кожей конусовидный инфильтрат, на верхушке которого обычно через 3 - 4 дня появляется желтовато-белого цвета головка - гнойник. В течение 4 - 5 последующих дней происходит созревание гнойника и разрешение воспаления. В ряде случаев возможно абсцедирование фурункула. Общая реакция организма в легких случаях течения фурункула либо отсутствует, либо незначительна. Неблагоприятное местное течение фурункула, развитие карбункула, как правило, сопровождается субфебрильной или фебрильной температурой, ускорением СОЭ, лейкоцитозом, увеличением и болезненностью регионарных лимфатических узлов.
Лечение заключается в назначении антибактериальных препаратов (эритромицин, тетрациклин, сульфаниламиды и др.), поливитаминов, местно - кварца и УВЧ; кожу вокруг фурункула обрабатывают борным спиртом. Выдавливание фурункула абсолютно недопустимо из-за возможного развития внутричерепных осложнений и сепсиса. До периода созревания фурункула местно применяется ихтиоловая или бальзамическая мазь. В зависимости от расположения фурункула стерильный кусочек ваты или марлевой салфетки с мазью может быть введен не туго, но достаточно плотно (чтобы не выпал) в преддверие носа или укреплен с помощью пращевидной повязки или наклейки. Иная терапевтическая тактика в том случае, когда вокруг фурункула возникает зона инфильтрации мягких тканей. Последняя может распространяться на другие участки лица. У больного наступает ухудшение общего состояния, в крови увеличивается количество лейкоцитов, возрастает СОЭ. Учитывая возможность появления тяжелых осложнений, таких, как риногенный сепсис, тромбоз кавернозного синуса, дальнейшее лечение больного необходимо проводить только в стационаре.
Обыкновенные угри чаще бывают в области нижней трети носа, возникают в результате закупорки выводных отверстий и относительной гиперсекреции сальных желез.
Лечение осуществляется удалением, облучением кварцем, часто хороший результат дает загар.
Розовые угри и ринофима. Розовые угри являются следствием периодически возникающей или постоянной гиперемии кожи носа в связи с расширением подкожных и кожных сосудов, что обусловлено местным нарушением вегетативной иннервации. Локализуются обычно в области нижней половины наружного носа, но могут распространяться на щеки и лоб. Течение хроническое, проявляется образованием узелков ярко-красного цвета и расширением сосудов. При длительном течении могут образовываться телеангиэктазии, происходит разрастание (гипертрофия) всех слоев кожи, сальных желез, кровеносных и лимфатических сосудов в виде равномерного или узловатого мягкого инфильтрата. Утолщение становится округлым (шишковидный нос - ринофима), может достигать больших размеров (в диаметре 5 - 6 см), поверхность его бугристая, часто имеются три бугра - кпереди и по бокам, цвет сине-багровый или бледно-розовый. Ринофима сильно обезображивает лицо. Встречается редко, бывает преимущественно у мужчин пожилого возраста (рис. 12). Обычно возникновение ее связано с употреблением алкоголя, частыми переохлаждениями носа.
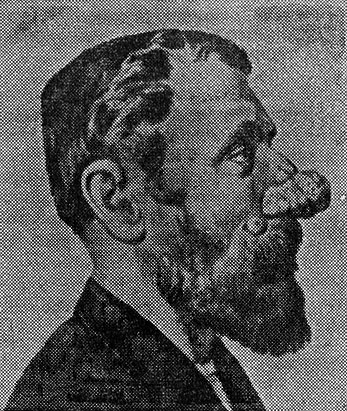
Рис. 12. Ринофима
Лечение хирургическое. Под местным или общим обезболиванием срезают острым скальпелем гипертрофированные участки кожи до ее росткового слоя, восстанавливают нормальную форму носа.
|
ПОИСК:
|
Саенко Инна Александровна, автор статей
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://m-sestra.ru/ 'M-Sestra.ru: Сестринское дело'