
БИБЛИОТЕКА
МАНИПУЛЯЦИИ
ЗАБОЛЕВАНИЯ
БАЗОВЫЕ ВОПРОСЫ
КУРОРТОЛОГИЯ
ССЫЛКИ
О САЙТЕ
Злокачественные опухоли
В области дыхательных путей в основном встречается рак в различных своих формах и редко саркома.
Рак гортани. Среди злокачественных опухолей верхних дыхательных путей рак гортани встречается наиболее часто. По отношению ко всем другим локализациям он составляет более 4%. У мужчин рак гортани возникает во много раз чаще, чем у женщин; это отношение равно примерно 12,5:1. Обычно эта опухоль бывает в возрасте 50 - 60 лет, однако появление заболевания возможно у детей и у лиц старческого возраста.
К этиологическим факторам рака гортани относятся многие вещества, загрязняющие атмосферу, такие, как дым, сажа, различная производственная пыль (анилиновые краски, хромовые и радиоактивные вещества). Общепризнано канцерогенное действие смолистых веществ и окиси углерода табачного дыма. Предрасполагающими факторами являются также избыточное раздражение химическими веществами, длительное профессиональное речевое напряжение, злоупотребление алкоголем и др.
Раковый процесс в гортани возникает первично и лишь редко он может быть вторичным по продолжению, распространяясь со стороны полости рта или щитовидной железы.
По месту роста рака различают его вестибулярную форму при локализации в преддверии гортани, рак среднего отдела при поражении голосовых складок и рак подскладочного отдела гортани. Наиболее раннее и обширное метастазирование происходит при раковой опухоли преддверия гортани. Оно выражено в значительно меньшей степени при раке нижнего отдела гортани, а при раке голосовых складок метастазирование наступает обычно поздно и лишь при обширном процессе.
В отличие от других локализаций рак гортани метастазирует в отдаленные органы и ткани сравнительно редко и, как правило, лишь в поздних стадиях, в частности в область лимфатических узлов трахеи и корня легкого и очень редко в печень, позвоночник, почки, желудок.
Классификация. Наряду с характеристикой рака гортани по локализации, этажам гортани, экзо- и эндофитности распространения, гистологическому строению существует клиническая международная классификация по стадиям и системе TNM, где T (тумор) - степень распространения первичного процесса; N (узел) - степень поражения метастазами регионарных лимфатических узлов; M (метастазы) - отдаленные метастазы.
Симптомы. В подавляющем большинстве случаев наиболее ранним выражением рака гортани является охриплость, которая обусловлена вовлечением в процесс голосовых складок. Самая минимальная опухоль на краю голосовой складки вызывает непроходящую охриплость, что заставляет больного обращаться к врачу. Однако при локализации опухоли вне голосовых складок охриплость может долго не возникать, вплоть до II стадии заболевания. Нередко и в таких случаях охриплость возникает вследствие присоединившегося воспаления тканей, окружающих опухоль, включая голосовые складки. Наряду с этим при любом расположении раковой опухоли III стадия заболевания обычно сопровождается нарушением голосовой функции (рис. 82).
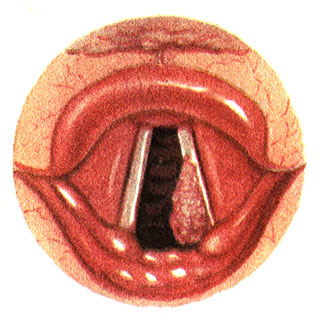
Рис. 82. Ларингоскопическая картина рака гортани
Ранними симптомами могут быть кашель, першение, неприятные ощущения при глотании. В более позднем периоде при локализации опухоли в области верхнего кольца гортани появляются и постепенно увеличиваются симптомы нарушения глотания - ощущение комка в горле, слюнотечение, затруднения при проглатывании пищи, трудность осуществления акта глотания. Боль при глотании обычно появляется или усиливается в связи с присоединением воспалительного процесса, иногда больной жалуется на стреляющую боль в ушах. При изъязвлении опухоли появляется кровянистая примесь в слюне и гнилостный запах изо рта.
Нарушение дыхания чаще связано с разрастанием рака в области голосовых складок, однако большие опухоли вестибулярного отдела гортани в области вестибулярных складок, черпаловидных хрящей, надгортанника также могут обусловить стеноз гортани. Нередко опухоль нарушает двигательную иннервацию, что вызывает паралич соответствующей половины гортани, а при наличии опухоли в ее просвете такой паралич ведет к стенозу гортани. В поздних случаях заболевания (III и IV) у многих больных появляется апатия, ухудшается аппетит, они худеют.
Основным ларингоскопическим признаком рака является наличие на стенках гортани опухоли. Величина и местоположение ее могут быть различны. Характерна бугристая поверхность, однако при эндофитном росте слизистая оболочка может быть гладкой и неизмененной, лишь инъецированность ее сосудами иногда является признаком злокачественного процесса. В более позднем периоде на поверхности опухоли могут быть видны блюдцеобразные углубления, иногда покрытые белесоватым налетом - это распад опухоли в виде изъязвлений. При фонации может регистрироваться ограничение движений или полная неподвижность пораженной половины гортани (III - IV стадии) или ограничение подвижности голосовой складки.
При выявлении опухоли или участка, подозрительного на раковый процесс, под местной анестезией производится биопсия. Нужно стремиться взять крупный кусочек опухоли на границе со здоровой тканью. При несоответствии клинической картины и данных гистологического исследования биопсию повторяют. Если повторные (не более 3 раз) биопсии не разрешили несоответствия клинических и гистологических данных, то производят ларингофиссуру, иссекают всю опухоль и срочно ее исследуют (цитодиагностика). В зависимости от результатов гистологического исследования вырабатывают дальнейшую лечебную тактику.
Лечение хирургическое, лучевое и химиотерапевтическое. Первые два метода могут применяться самостоятельно, последний - лишь в качестве вспомогательного. Выбор метода лечения зависит в основном от стадии заболевания, гистологического строения и в определенной мере от локализации раковой опухоли. В I стадии предпочтительным является лучевой метод, во II стадии может быть применен хирургический или лучевой, а более рациональной является комбинация этих методов - удаляют опухоль в пределах здоровой ткани и проводят лучевое воздействие (радиотерапия) на пути лимфооттока. При заболевании III стадии предпочтительным является комбинированный метод; первично проводят хирургическое лечение, а затем лучевое.
При увеличении лимфатических узлов производят резекцию гортани одним блоком с клетчаткой глубоких яремных узлов соответствующей половины шеи или операцию Крайла, когда вместе с узлами и клетчаткой удаляют и яремную вену. После заживления раны проводится лучевая терапия.
Хирургическая тактика меняется, ели не представляется возможным абластично произвести частичную резекцию. В этих случаях показана полная (тотальная) экстирпация гортани обычно вместе с подъязычной костью. Первым этапом по нашей методике (В. Т. Пальчун, Н. Л. Вознесенский) лучше произвести формирование постоянной трахеостомы - полное рассечение трахеи на уровне 1 - 2 колец и вшивание ее в кожу, а затем выделить гортань кверху и отсечь ее вместе с подъязычной костью.
При частичных резекциях, а в ряде случаев и при экстирпации гортани производят пластические операции с целью восстановления естественного дыхания через верхние дыхательные пути. Предложенная нами методика восстановления боковой стенки гортани с помощью кожно-мышечного лоскута предусматривает стойкое восстановление не только стенки, но и достаточного просвета полости гортани.
Следует отметить, что существует метод предоперационной лучевой терапии, который позволяет в той или иной мере уменьшить опухоль. Нужно иметь в виду, что послелучевые реакции облученных тканей могут значительно осложнить послеоперационный период, особенно после частичного удаления органа. Кроме того, возможно рассеивание раковых клеток во время последующей операции.
Саркома гортани встречается редко, чаще у мужчин в среднем возрасте, однако бывает и у детей. Опухоль обычно исходит из подслизистого слоя или из надхрящницы. Различают гистологические варианты саркомы: веретеноклеточную, полиморфно-клеточную, круглоклеточную, альвеолярную, лимфосаркому, фибросаркому и миосаркому. Более злокачественны лимфе саркома и альвеолярная саркома. Чаще саркома локализуется на голосовых складках, величина ее может быть различной. Поверхность опухоли относительно равная, цвет зависит от насыщенности сосудами. Метастазирозание в регионарные лимфатические узлы происходит в позднем периоде, отдаленные метастазы встречаются редко.
Симптоматика и диагностика такие же, как при раке гортани.
Лечение возможно лучевое и хирургическое, как дополнительный метод применяется и химиотерапия. В отдаленном после лечения периоде часто наблюдаются рецидивы.
Опухоли глотки. Сравнительная частота злокачественных опухолей глотки высока, среди них встречаются рак, опухоль Шминке (лимфоэпителиома), цитобластомы, саркомы и смешанные опухоли. Мужчины болеют чаще, чем женщины, обычно в среднем возрасте.
Ранняя симптоматика бедна и малохарактерна. Могут появляться легкие ощущения неловкости или инородного тела, распирания, першения и др. В более поздних стадиях отмечаются определенные жалобы на нарушение носового дыхания и заложенность уха, если опухоль расположена в носоглотке; ощущение инородного тела, которое мешает проглатывать пищу, а затем и слюну при наличии опухоли в ротоглотке; нарушение проходимости вначале для густой, а затем и для жидкой пищи и нарушение дыхания, если опухоль расположена в гортаноглотке. Эти симптомы вначале часто расцениваются больными как малозначащие, а врач нередко относит их появление за счет хронического фарингита или невроза.
К ранним симптомам опухоли носоглотки относится гиперсекреция слизи, в которой бывает сукровичная примесь, выделения могут быть через носоглотку и нос. Из носоглотки опухоль быстро дает метастазы в регионарные лимфатические узлы, прорастает в полость черепа через рваное отверстие черепа, что сопровождается возникновением болей в челюсти, зубах и ухе одноименной стороны, появлением двоения и косоглазия. При распаде опухолей этой локализации возникают сильные носовые кровотечения. Диагноз опухоли носоглотки устанавливается на основании отмеченных симптомов и данных эндоскопического пальпаторного и рентгенологического исследований. Хирургическое лечение при злокачественных опухолях носоглотки малоприменимо, эффективность лучевого и химиотерапевтического воздействия зависит от чувствительности к ним опухоли.
В среднем отделе глотки чаще встречаются рак и саркома. Выраженность симптомов зависит от величины опухоли, ее расположения и распада. Появление дисфагии, поперхивание пищей, болевых ощущений, нарушений голоса, гнилостный запах изо рта указывают на поздний период развития новообразования глотки.
Лечение в раннем периоде возможно комбинированное - хирургическое (диатермокоагуляция) и лучевое, в поздних стадиях только лучевое и химиотерапевтическое.
По сравнению с верхними отделами глотки гортаноглотка чаще поражается злокачественными опухолями. Как правило, здесь бывают эпителиальные новообразования. Начальный период развития опухоли этой локализации обычно остается открытым. Даже после появления легких жалоб на различные неприятные ощущения в глотке заболевание часто не распознается, так как для прямой ларингоскопии нижние отделы глотки остаются недоступными. Можно лишь отметить некоторый застой слюны в гипофарингсе. Относительно быстро возникают более выраженные признаки дисфагии, что является показанием к контрастному рентгенологическому исследованию и прямой гипофарингоскопии. В ряде случаев опухоль сдавливает черпаловидные хрящи и может закрывать часть входа в гортань, при этом появляются грубые симптомы дисфагии, нарушения голоса, а иногда и дыхания.
Лечение в основном консервативное; хирургическое применяют редко. При лечении опухолей гортаноглотки предпочитают комбинированную терапию, в которой на первое место выступает оперативное удаление опухоли и регионарных лимфатических узлов с применением диатермокоагуляции и впоследствии лучевого воздействия на пути лимфооттока.
Опухоли носа и придаточных пазух - рак и саркома, как правило, являются первичными. Они встречаются сравнительно редко, чаще у мужчин, в основном в среднем и пожилом возрасте. Наиболее часто первичным злокачественным процессом поражаются верхнечелюстные, затем решетчатые, лобные и клиновидные пазухи. Редко источником злокачественной опухоли является носовая перегородка.
Злокачественность опухолей придаточных пазух определяется их относительно быстрым прорастанием в соседние органы и ткани: в основание черепа, крылонебную ямку, глазницу, полость рта. Метастазирование обычно наступает поздно, вначале в заглоточные лимфатические узлы, малодоступные для клинического исследования, а затем и в шейные, хорошо определяемые пальпаторно.
Симптомы появляются рано, но не носят вначале тяжелого характера. Больных беспокоит постепенно усиливающееся затруднение дыхания через одну половину носа, отделяемое слизистое, а затем с примесью крови. Если опухоль заподозрена, то с помощью существующих диагностических методик ее уже нетрудно распознать.
Кроме эндоскопических методов, для диагностики применяются зондирование придаточных пазух и пункции с отсасыванием содержимого и введением в них контрастного вещества, рентгенография в различных проекциях, а при обнаружении опухоли или ткани, подозрительной на опухоль, - биопсия с последующим гистологическим исследованием. В ряде случаев приходится производить операционную биопсию.
Лечение в ранней стадии заболевания комбинированное - удаление опухоли с применением диатермокоагуляции, затем лучевая терапия на пути лимфооттока. Некоторые хирурги предпочитают провести предоперационное облучение для подавления активности роста опухоли. В послеоперационную рану закладывают препараты радия. При наличии метастазов в регионарных лимфатических путях или при подозрении на них показано широкое их иссечение вместе с клетчаткой. Прорастание опухоли в основание черепа, глубоко в крылонебную ямку исключает возможность радикального иссечения опухоли. Таким больным проводят лучевое лечение и общую или регионарную химиотерапию.
Невринома VIII пары черепных нервов встречается в 11 - 13% среди всех опухолей головного мозга, чаще в возрасте от 30 до 40 лет. Эта опухоль не бывает у детей до периода полового созревания. Гистологическое строение опухоли доброкачественное, после своевременного удаления пациенты полностью работоспособны, однако в далеко зашедших стадиях злокачественное клиническое течение опухоли проявляется тем, что она сдавливает окружающие отделы мозга. При этом возникают тяжелые церебральные осложнения.
Заболевание характеризуется медленным и постепенным снижением слуха вплоть до глухоты на одно ухо. Часто больной долго не замечает односторонней тугоухости. Нередко с диагнозом "односторонний кохлеарный неврит" больные продолжают сохранять работоспособность в течение 5 - 6 лет после начала заболевания. К невропатологу часто обращаются с уже запущенными стадиями, когда опухоль начинает сдавливать ликворные пути и появляются резкие головные боли, нарушения статики. К сожалению, до уточнения диагноза нередко проходят годы.
Лечение в незапущенных случаях оперативное. Оно, как правило, приводит к выздоровлению или к значительному улучшению и восстановлению работоспособности.
|
ПОИСК:
|
Саенко Инна Александровна, автор статей
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://m-sestra.ru/ 'M-Sestra.ru: Сестринское дело'