
БИБЛИОТЕКА
МАНИПУЛЯЦИИ
ЗАБОЛЕВАНИЯ
БАЗОВЫЕ ВОПРОСЫ
КУРОРТОЛОГИЯ
ССЫЛКИ
О САЙТЕ
Изменения в фето-плацентарной системе
Изменения фето-плацентарного комплекса при беременности, осложненной поздним токсикозом, интенсивно изучаются в последние годы. Исследованы морфология и функция плаценты, состояние плода, разработаны клинико-диагностические и прогностические критерии оценки исхода беременности для матери и новорожденного. Поздний токсикоз оказался той моделью, на которой возможно проверять новые методы функциональной, лабораторной диагностики, лечения и профилактики нарушений фето-плацентарной системы. Несмотря на это, перинатальная смертность при позднем токсикозе остается высокой, а исход для плода при тяжелом течении осложнения всегда сомнителен, что связано с развитием хронической гипоксии, незрелостью, задержкой внутриутробного развития и другими причинами. Так, по данным И. А. Покровского (1953), мертворождаемость при позднем токсикозе составляла 14%, а смертность новорожденных в первые 15 дней жизни - 1,8%. По данным J. Lietz (1964), перинатальная смертность при эклампсии в 1930-1962 гг. составляла 23%. Такие же цифры перинатальной смертности, а именно 20,8-26,08%, приводят и в последние годы [Mellier G. et al., 1984, и др.]. По данным P. Long и соавт. (1980), перинатальная смертность при раннем развитии токсикоза составляет 28,7%, при позднем - 1,9%. По данным J. Pritchard, S. Pritchard (1975), перинатальная смертность при токсикозе составляет 15,4%, а среди детей массой 1000 г и более - 9,9%. P. Ammala, V. Kariniemi (1983) отметили развитие дистресс-синдрома у 47 из 137 новорожденных от матерей с поздним токсикозом. L. Naeye, E. Friedman (1979) сообщают, что при гипертензии беременных (диастолическое АД 95 мм рт. ст. и выше) перинатальная смертность достигает 26,6% по сравнению с 17,2% при нормальном течении беременности, а при сочетании гипертензии с протеинурией она достигает 37,9%.
На анализируемом материале перинатальная смертность составила 58,9%. Из 56 детей (три двойни) 33 были недоношенными с массой тела 950-2300 г, длиной тела 33-46 см, 20 - доношенными и 3 - переношенными с массой тела 2300-4250 г, длиной тела 47-55 см. В антенатальном периоде умерли 11 детей в результате преждевременной отслойки нормально расположенной плаценты, тяжелой хронической плацентарной недостаточности. Кроме того, 6 женщин погибли неродоразрешенными. Интранатально погибло также 11 детей - 5 в результате преждевременной отслойки нормально расположенной плаценты и 6 - вследствие тяжелой внутриматочной гипоксии на фоне плацентарной недостаточности. В раннем неонатальном периоде умерло еще 11 детей. Причинами смерти были глубокая незрелость, гипотрофия, постнатальная гипоксия, в одном случае - родовая травма. При патологоанатомическом исследовании определяли признаки интранатальной и постнатальной гипоксии (застойное, неравномерное, резкое полнокровие, асфиксические кровоизлияния во внутренние органы, желудочки и оболочки мозга, в плевру, эпикард, надпочечники), аспирацию вод, глубокую недоношенность.
У 29 из 56 детей (51,8%) имелась задержка внутриутробного развития; 8 таких детей родились от 16 родов с преждевременной отслойкой нормально расположенной плаценты. Масса была самой низкой в группе антенатально погибших детей (1738,9±202 г), несколько выше в группе неонатально умерших детей (2250±155 г). У выживших новорожденных масса составляла 2477±165 г (с колебаниями от 1400 до 4050 г). Самая высокая масса новорожденных отмечена в случаях их интранатальной потери (2890±314 г; колебания от 950 г до 4250 г). В этой группе погибло 7 доношенных детей с массой 2600-4250 г, что следует связать с неправильным ведением родов. Отмечена некоторая разница в массе и росте детей, полученных при кесаревом сечении (масса 2327,9±185,6 г, рост 45,2±1,3 см) и родоразрешении через естественные родовые пути (масса 2543,3±127,2 г, рост 45,9±0,7 см).
Анализ влияния срока беременности, в котором началось развитие позднего токсикоза, и его длительности показал, что более четкий прогноз обеспечивает учет длительности токсикоза; наиболее неблагоприятные результаты для плода и новорожденного оказались при коротком, но первично тяжелом течении токсикоза, а также при его течении 13 и более недель (табл. 6).

Таблица 6. Зависимость перинатальной смертности и гипотрофии плода от длительности течения позднего токсикоза беременных (n=47)
Подобной четкой зависимости между гестационным возрастом развития токсикоза и исходами для плода не отмечено. Перинатальная смертность в случае развития позднего токсикоза до 20 нед беременности составила 66,7%, 21-28 нед - 46,2%, 29-32 и 33-36 нед - соответственно 66,7 и 33,7%. В то же время имелась зависимость между частотой гипотрофии и сроком беременности, в котором началось развитие токсикоза: при его начале до 20 и в 20-28 нед гипотрофия развилась у половины детей, при начале в 29-32 нед - у 41,7%, при развитии осложнения в 33 нед и более случаев гипотрофии плода не отмечено.
По данным P. Long и соавт. (1980), задержка развития плода встречается в 8,7% случаев позднего токсикоза: при раннем развитии - в 18,2%, при полднем - в 5,6%. Развитие гипотрофии плода авторы ставят в зависимость от гипогликемии матери, которая наблюдается у 33% беременных с поздним токсикозом. Напротив, P. Plouin и соавт. (1983) считают, что наиболее высокая частота рождения детей с гипотрофией наблюдается при возникновении артериальной гипертензии в начале II триместра беременности (10,2%), меньше - при ее развитии со II триместра (5,6%) или после 35 нед беременности (6,1%).
Помимо длительности течения и срока начала позднего токсикоза, в клиническом прогнозе для плода учитывают многие другие факторы. Так, B. Riss и соавт. (1983) придают значение исследованию глазного дна: при отсутствии у беременных с токсикозом изменений глазного дна прогноз для плода наиболее благоприятный: при незначительном равномерном сужении просвета сосудов исходы несколько хуже; локальный спазм артерий еще больше ухудшает прогноз; самый неблагоприятный исход для плода имеется при отеке сетчатки, кровоизлияниях в ее ткань. G. Weenink и соавт. (1984) придают значение степени протеинурии, считая ее наиболее важным прогностическим признаком для плода. Достоверность прогноза достигает 80%, если к оценке протеинурии добавить определение антитромбина III и АлAT.
Рядом отечественных авторов изучены особенности периода адаптации новорожденных, родившихся от матерей с токсикозом, и показано, что у них неизбежны нарушения внешнего дыхания; дефицит кислорода, нарушения метаболизма, функции миокарда и др. [Вихляева Е. М. и др., 1981; Федорова М. В., 1982; Савельева Г. М., Федорова М. В., 1985, и др.]. В связи с общей незрелостью, гипоксией, гипотрофией затягивается продолжительность острой фазы и всего периода адаптации.
В нарушении периода адаптации С. Vogtrnaim и соавт. (1980) придают большое значение не только незрелости и гипотрофии новорожденного, но и длительному приему беременными с поздним токсикозом транквилизаторов типа диазепама. Согласно данным этих авторов, оценка новорожденных (масса 2660+914 г) от матерей с токсикозом по шкале Apgar на 1-й минуте жизни равна 3,9±1,8 балла, нарушения периода адаптации имелись у половины родившихся.
Нам также представляется, что оценка новорожденных по шкале Apgar позволяет достаточно четко судить о нарушении у них адаптационных механизмов в случаях позднего токсикоза беременных (табл. 7).

Таблица 7. Оценка по шкале Apgar детей, рожденных от матерей с токсикозом, (X̄±sx̄) баллов
Единство организмов матери и плода обеспечивает функция плаценты. Не случайно Г. М. Савельева (1984) предлагает весь комплекс при беременности называть "мать - плацента - плод", так как состояние материнского организма через плаценту оказывает влияние на развитие плода и в то же время имеется обратное влияние плодово-плацентарного комплекса на материнский организм. По этой же причине E. Diczfalusy и соавт. (1961) применяют термин "фето-плацентарная система", а В. Цангемейстер указывает, что изменения при эклампсии "вызываются живой плацентой и ее обменом веществ, и 25% детей от матерей с эклампсией недоразвиты".
При позднем токсикозе многочисленны морфологические изменения в плацентарной ткани. Это гиперплазия, неравномерное" полнокровие, полнокровие и тромбоз сосудов ворсин, обильное отложение фибрина в межворсинчатых пространствах, обилие кровоизлияний в базальную мембрану, межворсинчатые пространства (вплоть до образования ретроплацентарных гематом), кальцификаты, очаговый отек и ангиоматоз концевых ворсин, обширные участки некроза, пролиферация клеток сосудистого эпителия и синцитиотрофобласта, признаки старения плаценты, уменьшение ее массы и др. Сосудистый тромбоз, выпадение фибрина, кровоизлияния в ткань плаценты можно трактовать как следствие хронического синдрома ДВС при токсикозе, а G. Weenink и соавт. (1984) отмечают, что концентрация антитромбина III и тромбоцитопения находятся в обратной зависимости от частоты инфарктов плаценты. M. Nakaraura (1984) указывает, что межворсинчатое пространство и объем терминальных ворсин уменьшаются пропорционально тяжести токсикоза. Появляются признаки преждевременного созревания и старения плаценты. По мере увеличения длительности осложнения растет число бессосудистых, склерозированных ворсин, но происходят и компенсаторные процессы, которые в ряде случаев оказываются недостаточными или отсутствуют за счет необратимых изменений клеточных мембран стенок сосудов [Брусиловский А. И. и др., 1975, и др.].
Глубокие исследования морфологии плаценты при позднем токсикозе, выполненные отечественными авторами, показали, что уже при нетяжелых формах позднего токсикоза имеются признаки нарушения кровообращения в плаценте, которые возрастают по мере нарастания тяжести и длительности позднего токсикоза [Калашникова Е. П., 1985, и др.]. По данным М. В. Федоровой, Е. П. Калашниковой (1986), при нарастании тяжести позднего токсикоза увеличиваются количество и протяженность инфарктов в плаценте, увеличивается число ворсин, лишенных эпителия и замурованных в фибриноид, грубо нарушена структура синцитиотрофобласта, имеются другие многочисленные патоморфологические изменения. Исследования Е. М. Вихляевой (1982) показали отчетливую зависимость степени уменьшения массы плаценты и величины ее резорбционной поверхности от длительности течения позднего токсикоза. При раннем развитии позднего токсикоза уменьшается площадь ворсин, их васкуляризация, изменена их ультраструктура, одновременно наблюдаются изменения, свидетельствующие о компенсаторно-приспособительных реакциях. Многие авторы подчеркивают значение в развитии плода функциональной целостности не только плаценты, но материнских, плацентарных и плодовых факторов в целом. G. Cille (1985) различает три типа плацентарной недостаточности: 1) хроническую (при алкоголизме, курении, экстрагенитальных заболеваниях, опухолях и аномалиях развития матки, позднем токсикозе беременных); 2) субхроническую (при незрелой и стареющей плаценте, что наблюдается в случаях преждевременных и запоздалых родов); 3) острую (преждевременная отслойка нормально расположенной плаценты, состояние шока у матери, осложнения родового акта). Каждый тип имеет макро- и микроскопическую характеристику. Е. П. Калашникова (1985) отмечает зависимость развития первичной и вторичной плацентарной недостаточности от условий созревания и кровообращения в плаценте: первичная формируется в период имплантации и плацентации, тогда как вторичная развивается уже в сформировавшейся плаценте, под влиянием неблаго приятных факторов, может быть острой и хронической.
Существует много методов оценки функционального и морфологического состояния плаценты. Морфологические критерии учитывают плацентарно-плодовый коэффициент, величину резорбционной поверхности ворсин, морфометрию площади сосудов, эпителия, стромы ворсин и др. [Вихляева Е. М. и др., 1981; Philipp К. et al., 1986, и др.]. Балльную оценку морфометрических данных предложили J. Scott, J. Jordan (1972), которые предлагают учитывать макроскопические (масса плаценты, некрозы хориона, инфаркты, наличие ретроплацентарной гематомы, узлов пуповины) и микроскопические изменения плаценты (отложения фибриноида в межворсинчатых пространствах, кальцификаты, патологические изменения стенок сосудов, число аномально мелких ворсин). J. Cuadros и соавт. (1977) обнаружили высокую зависимость между оценкой морфологической структуры плаценты с помощью указанного индекса и оценкой новорожденных на 1-й минуте по шкале Apgar: при нормальной морфологической структуре плаценты (индекс 0-5 баллов) оценка по шкале Apgar 0-3 балла имелась лишь у 4,7% новорожденных, при умеренных изменениях (индекс 6-10 баллов) оценка 0-3 балла была у 10,8% детей и при тяжелых (индекс более 10 баллов) - у 36%. Результаты исследования позволили авторам выделить группы с хронической плацентарной недостаточностью (рождение детей с задержкой развития), с острой недостаточностью плаценты (масса плода соответствует сроку беременности, но низкая оценка по шкале Apgar, ацидоз) и смешанного типа (рождение детей с гипотрофией, ацидозом и низкой оценкой по шкале Apgar).
Морфологические методы оценки состояния плаценты безусловно имеют очень важное значение для понимания патогенеза плацентарной недостаточности и правильной интерпретации клинических и диагностических данных. Однако чрезвычайно необходима оценка функции плаценты и состояния плода во время беременности и родов. Для этой цели получили широкое клиническое применение методы функциональной диагностики (кардиотокография, амниоскопия, ультразвуковая биометрия) и лабораторная оценка функции плаценты - исследование ферментов плаценты, липидного обмена, радиоиммунное определение секреции и экскреции эстриола, плацентарного лактогена, прегнандиола, амниоцентез с последующим биохимическим исследованием околоплодных вод и др.
Исследования, выполненные на нашей кафедре, показали высокую информативность метода ультразвуковой диагностики для оценки состояния плаценты при позднем токсикозе [Александрова З. Д., Павлович В. Г., 1986; Александрова З. Д., 1987]. З. Д. Александрова предложила следующую классификацию ультразвуковой характеристики плаценты у беременных с поздним токсикозом:
I тип - в отличие от нормальной (рис. 1, 2) плацента значительно уменьшена и утолщена до 5,5-6 см, обычно расположена в области трубных углов, чаще - правого (рис. 3). Встречается сравнительно редко. Характерна для позднего токсикоза с ранним на чалом (середина, конец II триместра беременности) и тяжелым, прогрессирующим течением. У всех новорожденных отмечается симметричная задержка развития: масса доношенных новорожденных в отдельных случаях 1700-1800 г, длина 42-43 см, средняя масса новорожденных в этой группе самая низкая (1350 г), более 80% родов - преждевременные. Перинатальная смертность высокая, в значительной степени зависит от потери детей в раннем перинатальном периоде.
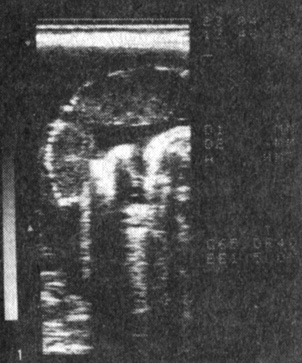
Рис. 1. Плацента при физиологической беременности близко к сроку родов; толщина 3,5 см; эхопозитивные участки в области базальной пластинки (кальциноз)
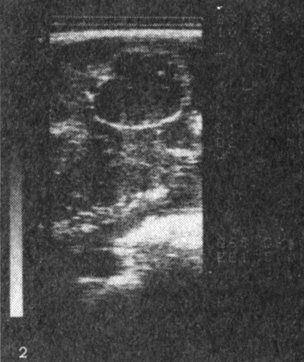
Рис. 2. Плацента при физиологической беременности; эхопозитивные участки (кальциноз)
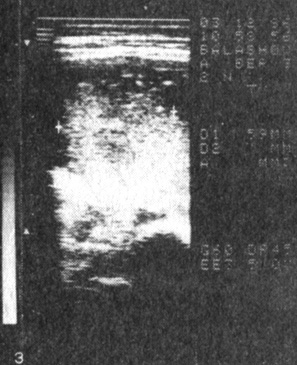
Рис. 3. Плацента (I тип) при беременности 32 нед, осложненной преэклампсией; расположена в области правого трубного угла матки; толщина 5,9 см
II тип - тонкая, уменьшенная в размерах плацента; уменьшена по площади, толщина 2-2,5 см, нередко в толще ткани располагаются эхонегативные и эхопозитивные участки, свидетельствующие о повреждении структуры плаценты (рис. 4, 5). Характерна для вялотекущего токсикоза с ранним (во II триместре) началом и длительным течением. Перинатальная смертность высокая, половина ее приходится на антенатальный период. Средняя масса новорожденных 1600 г, что зависит как от задержки внутри утробного развития, так и от высокой частоты преждевременных родов.
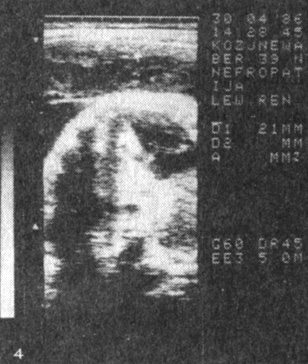
Рис. 4. Плацента (II тип) при беременности 39 нед, осложненной нетяжелой формой позднего токсикоза (гипоплазия); толщина 2,1 см; эхонегативный участок в толще ткани (кровоизлияние) и эхопозитивные включения (кальциноз) в области базальной пластинки
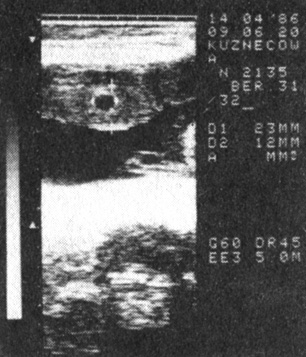
Рис. 5. Плацента (II тип) при беременности 31 нед, осложненной преэклампсией (гипоплазия); толщина 2,3 мм; эхонегативный участок в толще ткани (кровоизлияние)
III тип - неравномерная толщина, множество эхонегативных участков, располагающихся как в толще плаценты, так и близко к базальной пластинке (кровоизлияния), различной степени выраженности (рис. 6, 7, 8, 9). Встречается при тяжелом позднем токсикозе с небольшой продолжительностью (до 6 нед), но бурным, быстро прогрессирующим течением вплоть до эклампсии. Характеризует высокий риск преждевременной отслойки плаценты. Перинатальная смертность высокая (17-20 на 1000), в значительной степени обусловлена потерей детей в раннем неонатальном периоде. В половине случаев роды преждевременные, средняя масса недоношенных детей 2000 г, доношенных - 3500 г. Среди новорожденных имеются как дети с признаками задержки внутриутробного развития, так и, напротив, крупные, с большой массой к сроку. В связи с сопутствующими осложнениями (эклампсия, преждевременная отслойка нормально расположенной плаценты и др.) в этой группе наиболее высок процент оперативного родоразрешения (свыше 30%).
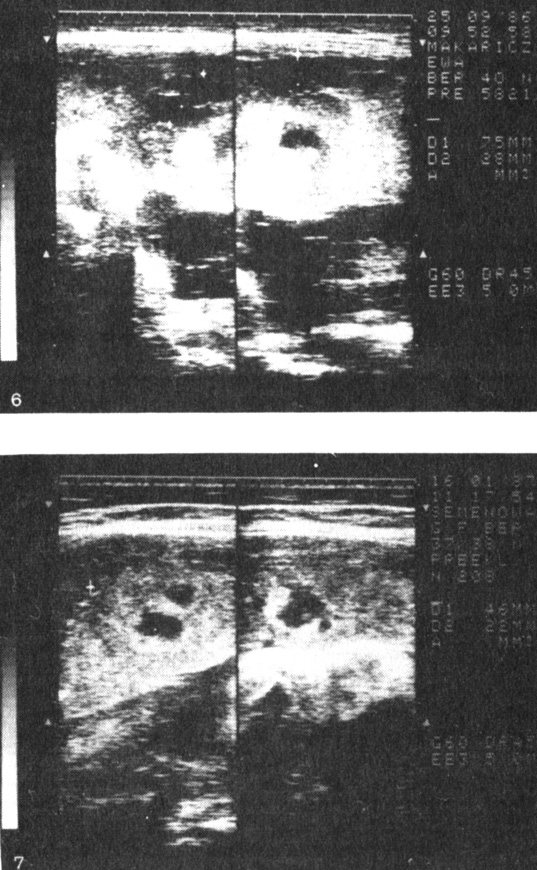
Рис. 6. Плацента (III тип) при беременности 40 нед, осложненной преэклампсией; неравномерное кровенаполнение; толщина 7,5 см. Ближе к базальной пластинке расположены обширные эхонегативные участки (кровоизлияния). Эхонегативный участок в толще ткани окружен эхогенным ободком. Высокий риск преждевременной отслойки нормально расположенной плаценты; Рис. 7. Плацента (III тип) при беременности 37/38 нед, осложненной преэклампсией; толщина 4,6 см; эхонегативные участки в ткани и ближе к базальной пластинке, окружены эхогенными ободками (указывают на давность кровоизлияния). Высокий риск преждевременной отслойки плаценты. При гистологическом исследовании плаценты подтверждено наличие ретроплацентарных гематом
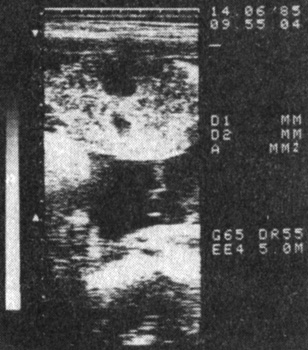
Рис. 8. Плацента (III тип) при беременности 39 нед, осложненной преэклампсией; эхонегативный участок вблизи от базальной пластинки. Высокий риск преждевременной отслойки плаценты
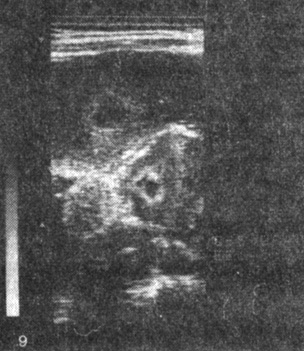
Рис. 9. Плацента при беременности 34/35 нед, осложненной преэклампсией; эхонегативные участки внутри плацентонов - более старые (окружены эхогенным ободком) и свежие
IV тип - равномерная толщина на всем протяжении плаценты, ее площадь и толщина близки к норме. Отмечаются отдельные или множественные эхопозитивные включения (кальциноз) как внутри долек (плацентонов), так и в области их разделяющих септ, что обычно характерно для беременности после 40 нед (рис. 10, 11, 12). Наблюдается в случаях нетяжелого позднего токсикоза с относительно недолгим течением (4-6 нед). Роды, как правило, заканчиваются в срок, средняя масса новорожденных около 3200-3400 г, перинатальная смертность низкая, чаще обусловлена сопутствующими осложнениями, а не поздним токсикозом. О степени плацентарной недостаточности при позднем токсикозе всегда свидетельствует клиника.
С целью адекватной оценки клиники позднего токсикоза и, следовательно, тяжести поражения фето-плацентарной системы в настоящее время предложено несколько вариантов балльных систем и диагностических критериев. Достаточно информативным в этом плане является индекс гестозов, предложенный C. Göecke (1965) (табл. 8).
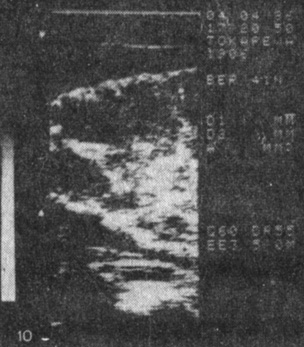
Рис. 10. Плацента (IV тип) при беременности 40/41 нед, осложненной нетяжелой формой позднего токсикоза; обширный кальциноз (эхопозитивные участки). 'Перезрелая плацента'
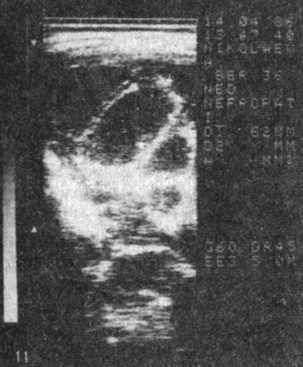
Рис. 11. Плацента (IV тип) при беременности 36 нед, осложненной нетяжелой формой позднего токсикоза; обширный кальциноз. Плацента старше срока
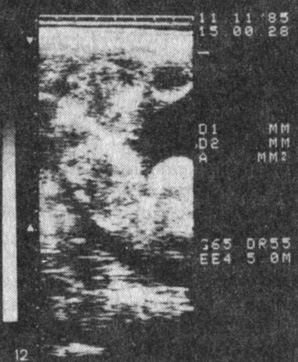
Рис. 12. Плацента (IV тип) при беременности 40 нед, осложненной тяжелой формой позднего токсикоза; множественные эхопозитивные участки внутри долек (плацентонов) и в области септ (кальциноз). 'Перезрелая плацента'
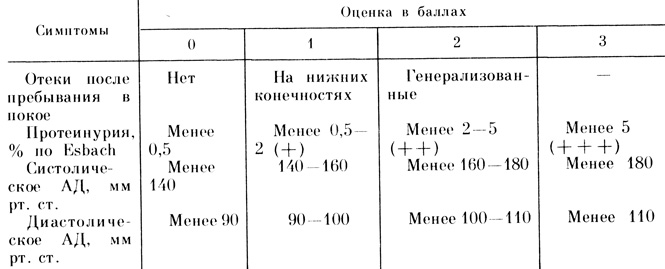
Таблица 8. Индекс гестозов (по C. Göecke, 1965)
Клиническая апробация индекса показала достаточно высокую корреляцию между оценкой тяжести токсикоза по данной системе и оценкой состояния новорожденных по шкале Apgar [Слепых А. С, Репина М. А., 1977]. В то же время работа с индексом Goecke привела к выводу о необходимости переоценки некоторых его диагностических параметров (отеки, степени протеинурии, артериальной гипертензии) в сторону их аггравации в целях более полного выявления стертых, малосимптомных форм заболевания, что характерно для клиники позднего токсикоза па современном этапе. Расчет среднего АД (МАД) позволил объединить в одну оценочную графу систолическое и диастолическое АД. В связи с этим появилась возможность учесть состояние глазного дна (табл. 9). Максимальная выраженность клинических проявлений заболевания соответствует 12 баллам (по истинной таблице Göecke - 11 в связи с ограничением оценки отечного синдрома). По нашим данным, легкий токсикоз соответствует 1-3 баллам, токсикоз средней тяжести - 4-5, тяжелый - 6 баллам и более. Еженедельный пересмотр клинических симптомов позднего токсикоза с учетом этого индекса и одновременным подсчетом длительности течения токсикоза в неделях позволяет быстро сориентироваться в динамике заболевания. Стабилизация или тем более рост показателя через 5-7 дней свидетельствует о неадекватности лечения, нарастании тяжести токсикоза, необходимости пересмотра тактики вплоть до замены консервативного ведения с пролонгированием беременности на активное вмешательство (прерывание беременности).

Таблица 9. Индекс токсикозов (по М. А. Репиной)
* (Ангиопатия сетчатки А - преимущественно спазм артериол, ангиопатия сетчатки, В - спазм венул.)
Представляется, что именно в этом, т. е. в возможности сравнительно точной динамической оценки клиники заболевания, заключается главная ценность индекса гестозов.
Другим вариантом шкалы позднего токсикоза является профиль очков (система очков), предложенный С. Thurnau и соавт. (1983) в целях своевременного распознавания и правильной оценки тяжести позднего токсикоза беременных. В систему очков включены 5 клинических (тест Поворота, среднее АД, состояние глазного дна, отеки, выраженность коленного рефлекса) и 8 лабораторных тестов (степень протеинурии, концентрация в крови мочевой кислоты, остаточного азота, креатинина, общего белка, альбуминов, фибриногена, число тромбоцитов). В зависимости от степени профиля очков выделены 4 оценочных параметра: 1) нет осложнения; 2) начальная; 3) умеренная и 4) тяжелая гипертензия беременных.
G. Manzanera и соавт. (1983) для оценки тяжести заболевания используют градации пяти критериев: 1) динамика АД; 2) положительный тест поворота; 3) патологическая прибавка массы тела; 4) степень протеинурии; 5) концентрация в сыворотке крови мочевой кислоты. В зависимости от определенных уровней этих параметров выделяют 4 степени тяжести заболевания, которые коррелируют с перинатальной смертностью (0,2,4 и 33,3% соответственно в каждой группе).
|
ПОИСК:
|
Саенко Инна Александровна, автор статей
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://m-sestra.ru/ 'M-Sestra.ru: Сестринское дело'