
БИБЛИОТЕКА
МАНИПУЛЯЦИИ
ЗАБОЛЕВАНИЯ
БАЗОВЫЕ ВОПРОСЫ
КУРОРТОЛОГИЯ
ССЫЛКИ
О САЙТЕ
Операции на желудке
Гастростомия (наложение желудочного свища)
- Верхне-срединная лапаротомия (см. стр. 125). При ревизии хирург оценивает обнаруженные изменения и выбирает место для наложения гастростомы.
- Наложение свища. Четырьма салфетками, введенными в углы операционной раны, хирург изолирует свободную брюшную полость. Сестра к этому времени должна приготовить гастростомическую трубку длиной 30-40 см из мягкой резины, которую можно изготовить из многократно кипяченного толстого желудочного зонда. Хирург укладывает трубку по продольной оси желудка. Над трубкой накладывают 7-8 узловых швов из шелка № 4 на стенку желудка так, чтобы из этой стенки образовался тоннель длиной 4 см; два - три шва у конца трубки не завязывают. После этого на второй конец трубки накладывают жесткий зажим, и сестра подает скальпель для вскрытия просвета желудка. В образовавшееся отверстие сначала вводят наконечник электроотсоса и эвакуируют содержимое, а затем вводят проксимальный конец трубки и фиксируют ее к желудочной стенке узловым кетгутовым швом № 6 или № 8 с прошиванием резины и желудка. Ранее наложенные швы завязывают. На данном этапе может понадобиться наложение нескольких дополнительных швов: сестра должна иметь под рукой заряженные шелком иглодержатели. Для проверки проходимости резиновой трубки с наружного ее конца снимают зажим и вставляют воронку, через которую вводят в желудок небольшое количество изотонического раствора хлорида натрия, после чего на трубку снова накладывают зажим.
- Выведение трубки наружу. Гастростомическую трубку выводят обычно в области левой прямой мышцы живота. Для этого пользуются теми же приемами, что и при выведении дренажа через контрапертуру (см. стр. 126), только кожу не прокалывают скальпелем, а оттягивают в виде конуса зажимом Кохера и иссекают скальпелем в виде круга.
После этого извлекают отгораживающие салфетки, трубку с помощью корнцанга проводят через толщу брюшной стенки. Изнутри пе-реднюю стенку желудка' подшивают к брюшине узловыми шелковыми швами. Убедившись в герметичности наложенных швов, хирург зашивает рану передней брюшной стенки послойно. На операционном столе га- стростомическая трубка должна быть закрыта для предупреждения истечения желудочного содержимого.
Гастротомия (вскрытие просвета желудка)
- Верхне-срединная лапаротомия.
- Вскрытие просвета желудка. Хирург захватывает переднюю стенку желудка влажной марлевой салфеткой и выводит ее в рану. Изолирует желудок салфетками. На переднюю стенку желудка накладывает две держалки из шелка № 4. Нити для держалок нужно брать по 35-40 см. На обе нити каждой держалки накладывают зажим. Сестра подает хирургу скальпель и готовит кетгутовые № 2 нити на кишечной игле для обкалывания и перевязки сосудов подслизистого слоя. Хирург надсекает стенку желудка в продольном направлении, обкалывает сосуды подслизистого слоя и лигирует их; концы кетгутовых нитей отсекает ножницами. Тем же скальпелем хирург вскрывает слизистую оболочку на протяжении 1,5-2 см и скальпель сбрасывает в таз. К этому времени сестра должна приготовить наконечник электроотсоса, который вводят в образовавшееся отверстие. После отсасывания содержимого желудка слизистую оболочку рассекают на нужном протяжении ножницами. Для осмотра желудка могут понадобиться узкие брюшные зеркала. Дальнейший ход операции зависит от характера обнаруженной патологии. Операцию заканчивают наложением швов на желудок: сначала сестра подает длинную кетгутовую № 4 нить на круглой игле для наложения непрерывного шва, затем, после отсечения концов кетгутовой нити,- короткие (20-25 см) шелковые № 4 нити, также на круглой игле для наложения второго ряда узловых швов.
- Послойное ушивание передней брюшной стенки.
Ушивание прободной язвы желудка и двенадцатиперстной кишки
- Верхне-срединная лапаротомия.
- Туалет брюшной полости. Сразу после вскрытия брюшной полости содержимое эвакуируют тампонами, а лучше - с помощью электроотсоса. После этого сестра подает хирургу четыре больших тампона, которые он заводит глубоко в брюшную полость в окружности желудка и двенадцатиперстной кишки.
- Ушивание перфорационного отверстия. Сестра подает шелковые № 4 нити длиной 25-30 см на круглой игле; хирург накладывает 4-5 узловых швов в поперечном направлении, иногда подкладывая под линию швов прядь большого сальника.
- Повторный туалет брюшной полости. Тампоны, поставленные перед ушиванием, извлекают. Хирург тщательно осушает брюшную полость тупферами.
- Послойное ушивание передней брюшной стенки.
Гастроэнтероанастомоз
- Верхне-срединная лапаротомия.
- Подготовка петли тонкой кишки для наложения анастомоза. а) При расположении тонкой кишки позади ободочной этот этап операции начинают с вскрытия желудочно- ободочной связки, для чего требуются 6-8 кровоостанавливающих зажимов, ножницы, кетгутовые № 4 лигатуры. Ассистенты растягивают поперечную ободочную кишку, а хирург в бессосудистом месте ножницами рассекает ее брыжейку. Затем он выбирает место для анастомоза на тонкой кишке и отмечает его шелковой и кетгутовой нитями (№ 4), проводя их в брыжейке тонкой кишки с помощью остроконечного зажима. Обе нити с зажимами, наложенными на них, и петлю тонкой кишки проводят через отверстие в брыжейке поперечной ободочной кишки и последнюю погружают в брюшную полость. Хирург располагает петлю кишки так, чтобы шелковая нить (начало) находилась выше места анастомоза, а кетгутовая (конец) - ниже места анастомоза. б) При расположении тонкой кишки впереди ободочной место на тонкой кишке отмечают аналогичным образом и петлю подводят поверх толстой кишки и сальника к передней стенке желудка (или к задней стенке - после вскрытия желудочно-ободочной связки).
- Наложение анастомоза. Первым моментом данного этапа операции является наложение швов-держалок, ограничивающих размеры будущего анастомоза. Для держалок сестра подает две шелковые № 4 нити длиной 40 см на кишечной игле. Затем накладывают узловые шелковые (№ 2) швы на заднюю губу анастомоза еще без вскрытия просвета желудка и кишки; подают шелковые нити длиной 25-30 см на кишечной игле. После наложения этого ряда швов сестра подает хирургу ножницы для отсечения всех нитей, кроме крайних, и салфетки для изоляции операционного поля перед вскрытием просвета желудочно-кишечного тракта. В момент вскрытия просвета сестра должна предусмотреть немедленное включение электроотсоса или приготовить несколько пышных тупферов. Обычно для предотвращения поступления содержимого стенку желудка в месте наложения анастомоза отжимают мягким изогнутым желудочным жомом. Просвет кишки также перекрывают одним или двумя мягкими кишечными зажимами. Параллельно линии наложенных швов хирург скальпелем надсекает серозно-мышечную оболочку желудка и кишки. После этого он может или сразу вскрыть ножницами просвет обоих органов и осуществить гемостаз, захватывая кровоточащие сосуды зажимами, подаваемыми сестрой, или перевязать сосуды предварительно, до вскрытия просвета. Б таком случае хирург обкалывает виднеющиеся в подслизистом слое сосуды круглой тонкой иглой, заряженной кетгутовыми или шелковыми (по усмотрению хирурга) тонкими (№ 0, № 1) нитями. Обкалывают и завязывают нити с обеих сторон предполагаемого рассечения слизистой оболочки обоих органов; после вскрытия просвета кровотечения не бывает, и хирург в спокойной обстановке переходит к следующему этапу операции. Этот этап состоит в наложении внутреннего ряда швов - непрерывного кетгутового (№ 2) шва сначала на заднюю, а затем на переднюю стенку анастомоза. После отсечения ножницами концов гемостатических швов операционная сестра подает хирургу кетгутовую нить длиной 40-50 см на круглой кишечной игле, ассистенту - анатомический пинцет и несколько марлевых шариков для периодического осушивания линии шва. При этом сестра должна следить за тем, чтобы маленькие шарики по мере расходования один за другим были сброшены в таз, а не оставались в зоне операционного поля. После связывания непрерывной нити и отсечения ножницами ее концов обрабатывают перчатки, меняют салфетки и инструменты. Хирург приступает к наложению второго ряда швов на переднюю стенку анастомоза, для чего сестра подает шелковые нити № 2 длиной 16-20 см на круглой кишечной игле. После этого снимают зажимы с желудка и кишки.
- Наложение энтероэнтероанастомоза. Обычно гастроэнтероанастомоз дополняют наложением соустья между приводящей и отводящей петлей кишки по типу бок в бок (см. "Энтероэнтероанастомоз").
- Туалет брюшной полости. Из брюшной полости извлекают изолирующие салфетки, осушивают полость, сестра подсчитывает наличие инструментов и материала.
- Послойное ушивание раны передней брюшной стенки.
Резекция желудка по Бильрот II (модификация Гофмейстера - Финстерера)
- Верхне-срединная лапаротомия.
- Ревизия органов брюшной полости. Сестра подает хирургу салфетку для фиксации желудка, ассистенту - печеночное зеркало. По зеркалам, заведенным в брюшную полость, вводят большие тампоны, зеркала перемещают из-под тампонов поверх них и отстраняют зеркалами окружающие ткани.
- Мобилизация желудка. Цель этого этапа операции -- осуществление подвижности желудка за счет пересечения фиксирующих его тканей. Для отделения желудка по большой кривизне сестра подает хирургу остроконечный зажим, которым в желудочно-ободочной связке проделывают два отверстия. Затем она подает хирургу и ассистенту по одному кровоостанавливающему зажиму для наложения на образовавшуюся прядь связки (рис. 89, а). В этой последовательности все работают до тех пор,' пока у сестры не останется 2-4 зажима, о чем она должна своевременно предупредить хирурга. После этого начинают лигирование. Для лигирования остающейся в организме части желудочно-ободочной связки сестра подает крепкие кетгутовые (№ 6) нити. Как правило, связка содержит жировую ткань и нити скользят при завязывании, поэтому они должны быть достаточной длины (25-30 см). На уходящую вместе с желудком часть накладывают шелковые № 6 лигатуры. После освобождения всех зажимов мобилизацию продолжают в том же порядке, что и ранее. При манипуляциях вблизи двенадцатиперстной кишки и поджелудочной железы хирургу могут потребоваться 2-4 тонких зажима типа "Москит" и крепкие тонкие № 2 шелковые лигатуры длиной 20- 25 см. После освобождения всей большой кривизны сестра подает длинный изогнутый зажим, с помощью которого хирург проделывает отверстие в малом сальнике и проводит марлевую тесемку или резиновую трубку, заранее заготовленную сестрой, вокруг желудка. На концы этой трубки или тесемки накладывают зажим, который передают второму ассистенту для удерживания желудка в приподнятом положении. Хирург заканчивает мобилизацию в области двенадцатиперстной кишки. Инструменты подают в той же последовательности: зажим для разделения тканей, два зажима для пережатия полученной порций, ножницы для ее пересечения и две лигатуры соответствующего калибра и материала - в каждом конкретном случае хирург обычно называет нужный ему предмет.
- Пересечение двенадцатиперстной кишки и обработка ее культи. Перед пересечением двенадцатиперстной кишки сестра подает хирургу 2 крепких зажима, которые тот накладывает на кишку. Раздавливающий зажим (или малый жом Пайра) накладывают ближе к привратнику. Для изоляции прилежащих тканей сестра подает две средние салфетки, которые хирург с помощником укладывают в окружности двенадцатиперстной кишки; готовит скальпель, палочку с йодом и по требованию хирурга подает ему скальпель, помощнику - палочку с йодом. Хирург пересекает двенадцатиперстную кишку между зажимами (рис. 89, б), помощник отворачивает желудок вверх и закрывает пересеченную поверхность сначала средней, затем заматывает большой салфеткой вокруг зажима и, наконец, фиксирует все это длинной шелковой № 8 лигатурой. Операционная сестра без напоминаний должна быстро подать нужные для закрытия грязной поверхности материалы. Загрязненный скальпель откладывают в сторону на специальную салфетку: 6н понадобится для пересечения желудка. После этого хирург приступает к обработке культи двенадцатиперстной кишки. В типичном случае надо подать на круглой кишечной игле длинную нить из кетгута № 4. Хирург накладывает непрерывный обвив- ной шов вокруг зажима. После наложения шва зажим снимают, нить затягивают, завязывают и, не срезая ее концов, накладывают второй ряд узловых шелковых швов № 4 на той же игле. Перед наложением последних швов второго ряда концы кетгутовой нити срезают. Иногда хирург сочтет нужным наложить третий ряд швов - также узловых йз шелка № 2. После ушивания просвета двенадцатиперстной кишки моют руки, меняют салфетки, инструменты. В технически сложных случаях культю двенадцатиперстной кишки ушивают атипично и сестра выполняет указания хирурга. В любом случае она должна помнить, что обработка культи двенадцатиперстной кишки является одним из ответственных моментов операции, и тщательно проверять крепость шовного материала и исправность инструментов, прежде чем подать их хирургу.
- Перевязка левой желудочной артерии. Не менее ответственным этапом является перевязка крупного сосуда, подходящего к малой кривизне желудка сверху и сзади-левой желудочной артерии. При соскальзывании лигатуры или неисправности кровоостанавливающего зажима возникает сильное артериальное кровотечение, которое чрезвычайно сложно остановить. Сестра должна быть на данном этапе предельно внимательной, иметь наготове длинные кровоостанавливающие зажимы и электроотсос.
Мобилизовав желудок по малой кривизне, хирург скальпелем надсекает передний листок малого сальника, проходит зажимом под контролем пальца через всю толщу сальника и готовится к пережатию артерии. По его указанию сестра подает два крепких, круто изогнутых зажима (многие для этой цели успешно используют зажимы Федорова для почечной ножки; см. стр. 21). Левую желудочную артерию вместе с окружающей клетчаткой пересекают между зажимами. Сестра тотчас подает еще один зажим, который накладывают на видимый центральный конец пересеченного сосуда. Для перевязки его используют длинную (30-40 см) лигатуру из шелка № 6. После завязывания концы ее отсекают ножницами и артерию перевязывают второй раз под наложенным на сосуд зажимом. Здесь используют шелк№4. Остающуюся на желудке часть лигируют шелком № 6.
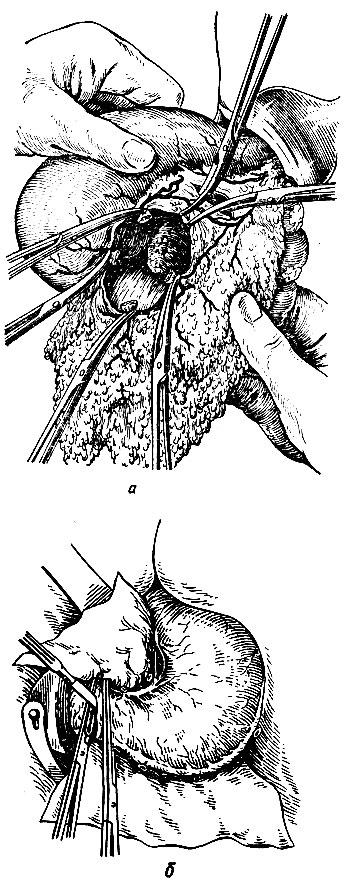
Рис. 89. Этапы резекции желудка по Финстереру. а-мобилизация желудка; б - пересечение двенадцатиперстной кишки; - Подготовка петли тонкой кишки к наложению анастомоза с желудком - см. раздел "Гастроэнтероанастомоз" (п. 2а).
- Отсечение желудка, обработка малой кривизны. Хирург накладывает швы-держалки, для чего подают две длинные шелковые № 2 нити на круглой игле. На держалки накладывают зажимы. После этого на линию резекции накладывают жом Пайра и два крепких зажима Кохера. Изолируют брюшную полость салфетками, желудок отсекают скальпелем по верхнему краю жома Пайра (рис. 89, в) и выбрасывают вместе с наложенными на него инструментами и скальпелем. Культю обрабатывают йодом и со стороны малой кривизны ушивают под жомом Пайра, не доходя до большой кривизны на расстояние, равное ширине будущего анастомоза. Шов накладывают непрерывной кетгутовой нитью № 4 на круглой игле. Некоторые хирурги предпочитают шить не изогнутой иглой на иглодержателе, а прямой иглой, держа ее пальцами.
После наложения непрерывного кетгутового шва концы завязанной нити срезают, жом Пайра снимают и накладывают второй ряд узловых шелковых швов № 2. Нити трех - четырех швов, ближних к месту будущего анастомоза, могут быть использованы для фиксации приводящей петли кишки, поэтому их не срезают, а накладывают на них зажим.
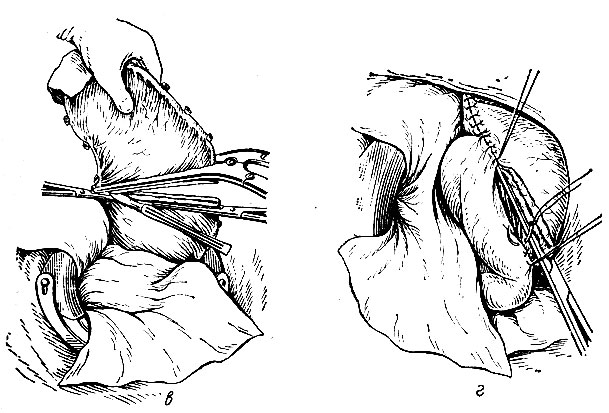
Рис. 89. в - отсечение желудка; г - наложение гастроэнтероанастомоза - Наложение гастроэнтероанастомоза. Последовательность этого этапа операции изложена в п. 3 раздела "Гастроэнтероанастомоз". Первый момент данного этапа - наложение узловых швов из шелка № 2 на заднюю губу анастомоза, еще без вскрытия просвета желудка и кишки (рис. 89, г). После наложения этого ряда швов, фиксирующих заднюю стенку культи желудка к выбранному для анастомоза месту тонкой кишки, сестра подает хирургу ножницы для отсечения всех нитей, кроме крайних, и скальпель для отсечения культи желудка между линией швов и зажимом, оставшимся на культе со стороны большой кривизны. Параллельно линии наложенных швов вскрывают просвет тонкой кишки. На круглой кишечной игле подают длинную (40-50 см) нить из кетгута №2 для наложения непрерывного шва сначала на заднюю, а затем на переднюю стенку анастомоза. Для осушивания линии шва ассистенту подают анатомический пинцет и маленькие шарики. После связывания и отсечения концов кетгутовой нити обрабатывают руки, меняют салфетки и инструменты. Хирург приступает к наложению второго ряда швов на переднюю стенку анастомоза (нити из шелка № 2 длиной 16-20 см). Наложение анастомоза заканчивают фиксацией приводящей петли тонкой кишки выше анастомоза к 3-4 швам, наложенным ранее на желудок с целью ушивания малой кривизны. Сестра подает хирургу иглодержатель с незаряженной иглой; нити, взятые на зажим, последовательно вдевают в иглу и подшивают ими кишку к культе желудка.
- Заключительный этап операции. После наложения анастомоза хирург фиксирует культю желудка к краям окна в брыжейке поперечной ободочной кишки 3-4 узловыми швами из шелка № 2. Сестра тщательно подсчитывает инструменты и использованный материал. Отсекают все держалки, проверяют еще раз состояние культи двенадцатиперстной кишки (при этом могут понадобиться брюшные зеркала), извлекают тампоны из брюшной полости, проверяют гемостаз и осушивают брюшную полость.
- Ушивание раны передней брюшной стенки.
Резекция желудка по Бильрот I
Этапы 1, 2, 3 - те же.
4. Пересечение двенадцатиперстной кишки производят в той же последовательности, что и при резекции по Бильрот II. После обертывания салфетками пересеченной поверхности желудка и отведения его в верхний угол раны хирург не ушивает культю двенадцатиперстной кишки, а оставляя на ней зажим, также закрывает ее салфеткой, для того чтобы после удаления резецируемой части желудка вернуться в эту зону и подготовить культю для анастомозирования с оставшейся его частью.
5. Перевязка левой желудочной артерии - см. п. 5 раздела "Резекция желудка по Бильрот II".
6. Отсечение желудка у обработка малой кривизны - см. п. 7 раздела "Резекция желудка по Бильрот II".
7. Наложение гастродуоденоанастомоза. Под наложенным на двенадцатиперстную кишку зажимом хирург скальпелем надсекает серозномышечную оболочку, прошивает имеющиеся здесь сосуды тонкими кетгутовыми нитями на кишечной игле, завязывает нити и отсекает их ножницами. Культю желудка готовят аналогичным способом. После этого хирург сшивает между собой задние стенки желудка и двенадцатиперстной кишки узловыми швами шелком № 2; концы нитей срезают.
Края культей двенадцатиперстной кишки и желудка отсекают ножницами под зажимами. На данном этапе операции может понадобиться электроотсос. Сестра подает длинную кетгутовую (№ 4) нить на кишечной игле для наложения непрерывного шва сначала на заднюю, а затем на переднюю стенку анастомоза. Ассистент при помощи анатомического пинцета маленькими шариками осушивает линию наложения шва. Концы нити после завязывания отсекают ножницами.
Меняют салфетки, инструмент, моют руки.
На переднюю стенку анастомоза накладывают узловые шелковые швы. Нити из шелка № 2 должны быть длиной 25-30 см.
8. Заключительный этап операции. Из брюшной полости удаляют салфетки и инструменты, тщательно подсчитывая их. Производят туалет брюшной полости.
9. Послойное ушивание раны передней брюшной стенки.
Резекция желудка при помощи сшивающих аппаратов
Этапы 1, 2, 3 - те же.
4. Пересечение двенадцатиперстной кишки. На намеченную линию пересечения двенадцатиперстной кишки хирург накладывает аппарат УКЛ-40, фиксирует его, затягивая винт до совмещения рисок, и прошивает двенадцатиперстную кишку скобками (подробнее порядок работы с аппаратами см. стр. 173). Выше аппарата накладывают раздавливающий зажим. После изоляции операционного поля салфетками операционная сестра подает хирургу скальпель, которым он пересекает двенадцатиперстную кишку между УКЛ-40 и зажимом. Далее обрабатывают йодом и завертывают в салфетки привратниковую часть желудка. Фиксирую* щий винт УКЛ-40 ослабляют и аппарат убирают; просвет двенадцатиперстной кишки оказывается ушитым одним рядом танталовых скобок.
При резекции по Бильрот II поверх скобок накладывают один - два ряда шелковых швов.
При резекции по Бильрот I ниже линии скобок надсекают серозно-мышечный слой, перевязывают сосуды и перед наложением анастомоза прошитый край двенадцатиперстной кишки отсекают вместе со скобками.
5. Перевязка левой желудочной артерии.
6. Подготовка петли тонкой кишки к наложению анастомоза с желудком - см. п. 6 раздела "Резекция желудка по Бильрот II".
7. Отсечение желудка, обработка малой кривизны. Для обработки малой кривизны могут применяться аппараты УКЛ-60 и УКЖ-8.
Аппарат УКЛ-60 накладывают со стороны малой кривизны вместе с раздавливающим зажимом и фиксируют в этом положении. Хирург прошивает скобками стенку желудка и отсекает резецируемую часть ниже наложенного аппарата. Фиксатор ослабляют, аппарат удаляют; малая кривизна оказывается прошитой одним рядом танталовых скобок. Далее накладывают серозно-мышечные узловые шелковые швы, погружающие внутрь ряд металлических скобок. Анастомоз культи желудка с петлей тонкой кишки или двенадцатиперстной кишкой накладывают обычно.
Аппарат УКЖ-8 позволяет наложить двухрядный погружной шов П-образными танталовыми скобками. После мобилизации желудка на его стенку со стороны большой кривизны накладывают аппарат с разведенными половинами. Проверив правильность установки аппарата, сближают его половины, вращая штурвал. После этого в отверстия ребер вводят фиксирующие иглы. Поднимая и опуская рычаг шьющего механизма, выталкивают из скобочных пазов по одной скобке, накладывая таким образом швы.
Для погружения первого ряда швов и наложения серозно-мышечного шва несколько разводят обе половины аппарата. Сестра подает погружатель, которым хирург погружает первый ряд швов. Второй ряд швов накладывают с помощью шьющего механизма, расположенного на аппарате ближе к остающейся части желудка. После этого убирают фиксирующие иглы, вывинчивают центральный винт, разводят половины аппарата и вынимают погружатель. Хирург убирает аппарат и передает его сестре.
Анастомоз оставшейся культи желудка с тонкой кишкой или двенадцатиперстной кишкой выполняют обычным способом.
Этапы 9 и 10 - как при обычной резекции.
Гастрэктомия
- Верхне-срединная лапаротомия.
- Ревизия органов брюшной полости.
- Мобилизация желудка производится в более широких пределах, чем резекция, но принцип тот же. После пересечения фиксирующих желудок порций сальника и связок, на которые наложены зажимы, применяют надежные лигатуры (кетгут на остающуюся часть в организме, шелк - на удаляемую).
- Пересечение двенадцатиперстной кишки и ушивание ее культи может быть произведено вручную или при помощи аппаратов (см. "Резекция желудка").
- Мобилизация левой доли печени, персечение ветвей блуждающего нерва. Область кардии и брюшной отрезок пищевода могут быть хорошо осмотрены и мобилизованы только после пересечения треугольной печеночно-диафрагмальной связки и мобилизации левой доли печени с отведением ее вправо (рис. 90). Для этого необходимо подать самые длинные брюшные зеркала, длинные зажимы и длинные ножницы.
Правый ствол блуждающего нерва, проходящий по заднему правому краю пищевода, и левый ствол, проходящий по переднему левому краю, пересекают ножницами у края диафрагмального отверстия. Ветви нерва сопровождаются всегда кровеносными сосудами, для лигирования которых нужно подать длинные кетгутовые нити № 2-3. При этом хи- рургу удобно пользоваться для накладывания лигатур специальной сосудистой вилкой (см. стр. 172).
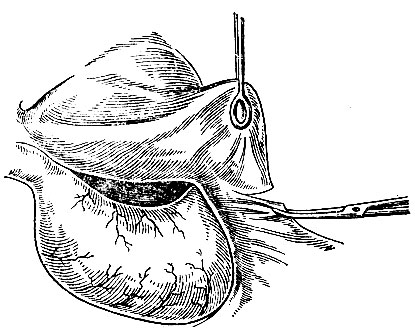
Рис. 90. Рассечение треугольной связки левой доли печени - Подготовка петли тонкой кишки для наложения анастомоза. Хирург рассекает бессосудистую зону в брыжейке поперечной ободочной кишки и проводит выбранную для анастомоза петлю тонкой кишки высоко к месту пересечения пищевода.
- Пересечение пищевода. На пищевод хирург накладывает мягкий изогнутый зажим. Для этой цели применяют зажим, предназначенный для удержания культи бронха или сердечного ушка (рис. 91). Применение этого зажима не только предотвращает истечение пищеводного содержимого, но и фиксирует пищевод в низведенном положении и помогает наложению швов. На удаляемую часть накладывают почечный зажим Федорова (см. стр. 21) и пищевод рассекают между зажимами.
- Наложение пищеводно-кишечного соустья. Вершину петли тонкой кишки подводят под культю пищевода и накладывают первый ряд узловых шелковых швов на заднюю стенку анастомоза. При этом сестра подает шелковые № 2 нити длиной 40-50 см на круглой кишечной игле. Концы нитей не завязывают, пока не будут наложены все швы. Второй ряд узловых швов накладывают на той же игле такими же длинными кетгутовыми № 2 нитями (рис. 92). Переднюю стенку анастомоза образуют так же, как заднюю.
- Наложение межкшиечного соустья. Между приводящей и отводящей петлями накладывают анастомоз бок в бок (см. стр. 139).
- Фиксация петель в окне брыжейки поперечной ободочной кишки.
- Ушивание раны передней брюшной стенки.
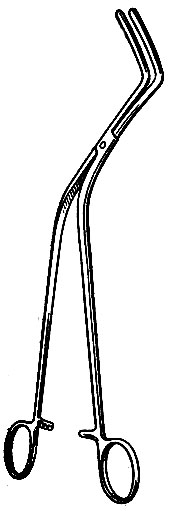
Рис. 91. Мягкий коленчатый зажим для культи пищевода
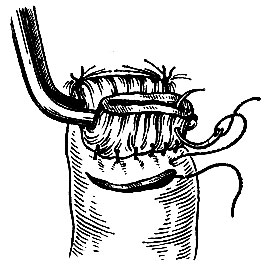
Рис. 92. Наложение внутреннего ряда швов на заднюю стенку пищеводно-кишечного анастомоза
Гастрэктомия при помощи сшивающих аппаратов
Этапы 1, 2, 3 - те же.
4. Пересечение двенадцатиперстной кишки. Для этого могут применяться аппараты УКЛ-40, УКЛ-60.
Этапы 5, 6 и 7 - те же.
8. Наложение пищеводно-кишечного анастомоза аппаратом ПКС. Вынув из аппарата гриб со стержнем, трубчатый корпус вводят через кишку посредством разреза ее на расстоянии 12-15 см от места анастомоза. В стенке кишки на месте анастомоза хирург делает скальпелем прокол, через который вводит в корпус аппарата стержень с грибом. Затем гриб вводят в культю пищевода, на которую предварительно накладывают кисетный шов. После затягивания кисетного шва вокруг стержня гриб приближают к корпусу аппарата вращением гайки так, что сшиваемые ткани пищевода и кишки располагаются между корпусом аппарата и грибом. После снятия предохранителя происходит сшивание скобками путем сжимания рукояток аппарата до отказа. Сделав гайкой 1-2 оборота против часовой стрелки, освобождают сжатые между корпусом и грибом ткани и выводят аппарат из кишки. После этого вручную накладывают дополнительные серозно-мышечные узловые шелковые швы по всей окружности анастомоза. Дефекте петле кишки, располагающийся в 12-15 см от анастомоза, или ушивают двухрядным швом, или используют для наложения межкишечного анастомоза бок в бок.
Этапы 9, 10 и 11 - те же.
|
ПОИСК:
|
Саенко Инна Александровна, автор статей
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://m-sestra.ru/ 'M-Sestra.ru: Сестринское дело'