
БИБЛИОТЕКА
МАНИПУЛЯЦИИ
ЗАБОЛЕВАНИЯ
БАЗОВЫЕ ВОПРОСЫ
КУРОРТОЛОГИЯ
ССЫЛКИ
О САЙТЕ
Операции на желчных путях и печени
Общие положения
- Подготовка к операционной холангиографии. При показаниях во время операции производят контрастное рентгенологическое исследование желчных путей - холангиографию. Для этого операционная сестра готовит: а) 30-40 мл водорастворимого контрастного вещества (диодон, кардиотраст, уротраст, верографин, трийотраст, гипак, билигност); б) шприц емкостью 20 мл с раствором новокайна; в) шприц емкостью 20 мл для контрастного вещества; г) длинную тонкую иглу для пункции общего желчного протока; д) тонкий хлор-виниловый дренаж для введения его в холедох через культю пузырного протока. Сестра должна проверить, подложена ли под больного кассета с рентгеновской пленкой (подкладывание кассеты в ходе операции чревато нарушением асептики). В момент холангиографии сестра следит за чистотой операционного поля, не допуская его загрязнения деталями рентгеновского аппарата (ход холангиографии см. ниже).
- Изоляция операционного поля. Как правило, при операциях на желчных путях применяют доступ по краю правой реберной дуги. Операционное поле изолируют четырьмя простынями таким образом, чтобы получился прямоугольник: его верхний край идет по правой реберной дуге, левый край захватывает срединную линию живота, правый - идет по переднеподмышечной линии.
- Доступ. Косым разрезом, проведенным вдоль правой реберной дуги, рассекают кожу и подкожную клетчатку. Сосуды захватывают кровоостанавливающими зажимами и лигируют кетгутом № 2. Края раны обрабатывают большими салфетками, фиксируя их к коже клеолом. После этого ассистент при помощи острых крючков разводит края раны, хирург скальпелем рассекает апоневроз прямой мышцы живота и частично наружную косую мышцу живота.
В то время как хирург порционно ножницами рассекает прямую мышцу живота, сестра готовит для гемостаза изогнутые зажимы, которые накладывают на мышечные сосуды. В толще мышцы идут крупные надчревные сосуды; под них подводят изогнутый зажим и, раздвинув его бранши и захватив с помощью зажимов сосуды между браншами, пересекают их (рис. 97).
Для лигирования сосудов этой области сестра подает кетгут № 4, если требуется прошить кровоточащее место, сестра подает хирургу кетгут № 4 длиной 25-30 см на режущей игле.
Мышцы в правом углу раны тупо разъединяют, в образовавшийся карман хирург заводит марлевый тампон для временного гемостаза; сестра на тампоне оставляет зажим. В верхнем углу раны хирург вместе с помощником приподнимают двумя анатомическими пинцетами заднюю стенку влагалища прямой мышцы живота вместе с листком брюшины, и хирург ножницами вскрывает брюшную полость. К этому времени сестра должна приготовить наконечник электроотсоса или достаточное количество материала для осушивания поступающего из брюшной полости содержимого.
Брюшину разрезают на всю длину раны, поочередно захватывая ее край зажимами Микулича и фиксируя к краям верхней и нижней простыни. Если хирург предполагает производить операционную холангиографию,он сразу заменяет зажимы Микулича узловыми шелковыми швами, прошивая края брюшины и простыни. Для этого седтра подает на иглодержателе с большой режущей иглой лигатуры длиной 16-20 см из шелка № 6 или № 8.
Ушивание раны передней брюшной стенки: на брюшину накладывают непрерывный шов из кетгута № 4, который сестра подает на режущей толстой игле. Мышцы сшивают отдельными узловыми или П-образными швами кетгутом № 6 с помощью такой же иглы. Переднюю стенку влагалища прямой мышцы живота и апоневроз наружной косой мышцы живота ушивают узловыми шелковыми № 4 швами. Подкожную клетчатку и кожу ушивают обычным путем.
Холецистэктомия от шейки
- Вскрытие брюшной полости косым разрезом в правом подреберье.
- Ревизия области желчного пузыря. Нередко при острых и хронических воспалительных процессах в желчном пузыре при операции обнаруживаются сращения между пузырем и окружающими органами. Для их разделения потребуются корнцанги с плотно сложенными марлевыми шариками (препаровочные тупферы), длинные изогнутые ножницы, кровоостанавливающие зажимы. После изоляции брюшной полости четырьмя большими тампонами хирург приступает к холецистэктомии.
- Пункция желчного пузыря. Для удобства манипуляции на дно желчного пузыря накладывают окончатый зажим Люэра. При напряженном пузыре предварительно производят его пункцию и эвакуируют жидкое содержимое. Для этого хирург накладывает на дно пузыря две держалки из шелка № 2, берет их на зажимы, затем между ними толстой иглой или специально заостренным наконечником электроотсоса прокалывает стенку желчного пузыря и эвакуирует содержимое (рис. 98, а). После извлечения наконечника или пункционной толстой иглы место пункции захватывают зажимом Люэра.
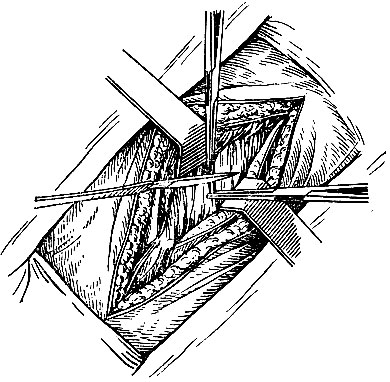
Рис. 97. Косой разрез в правом подреберье - Выделение шейки пузыря. Операционная сестра подает хирургу на длинной тонкой игле шприц с раствором новокаина для инфильтрации области шейки. Затем ножницами или скальпелем хирург надсекает брюшину в этой области, захватывает края ее длинными зажимами и, осторожно работая препаровочным тупфером и диссектором (см. стр. 247), обнажает пузырный проток и пузырную артерию.
- Перевязка пузырной артерии и протока. Этот этап операции является самым ответственным. После перевязки и пересечения артерии культя ее уходит глубоко в клетчатку ворог печени, поэтому кровотечение, наступившее вследствие соскальзывания лигатуры или недостаточной ее крепости, остановить чрезвычайно трудно; оно бывает настолько интенсивным, что в ближайшие минуты может создать угрозу для жизни больного. Поэтому операционная сестра для пережатия пузырной артерии обязана подать надежные изогнутые длинные зажимы, а после рассечения артерии длинными ножницами - подать крепкую шелковую № 4 лигатуру длиной 40-50 см для перевязки центрального ее конца. При манипуляциях в глубине раны хирургу необходим либо длинный анатомический пинцет, либо сосудистая вилка для опускания лигатур (см. стр. 172). Периферический конец сосуда перевязывают аналогичным способом. Пузырный проток также пережимают двумя зажимами, пересекают длинными ножницами и обрабатывают йодом, культю обрабатывают двояким способом.
Если хирург решает перевязать проток наглухо, сестра подает длинную нить из шелка № 4, которую хирург проводит под зажимом и завязывает. Некоторые хирурги дополнительно накладывают на культю еще одну шелковую лигатуру. Периферическую часть протока{ идущую к шейке пузыря, не перевязывают, оставляя на ней зажим. Если же хирург решает воспользоваться культей пузырного протока для операционной холангиографии или дренирования холедоха, то на стенки культи накладывают нити-держалки длиной 40-50 см из шелка № 2 круглой кишечной иглой.
Зажим с культи снимают, на края протока накладывают два зажима типа "Москит" и через просвет культи в общий желчный проток проводят полихлорвиниловый дренаж, который фиксируют в культе протока, завязывая на ней нити-держалки. Перед тем как подать хирургу полихлорвиниловый дренаж, сестра заполняет его раствором новокаина или изотоническим раствором хлорида натрия при помощи шприца. На этом этапе подготовка к холангиографии заканчивается.
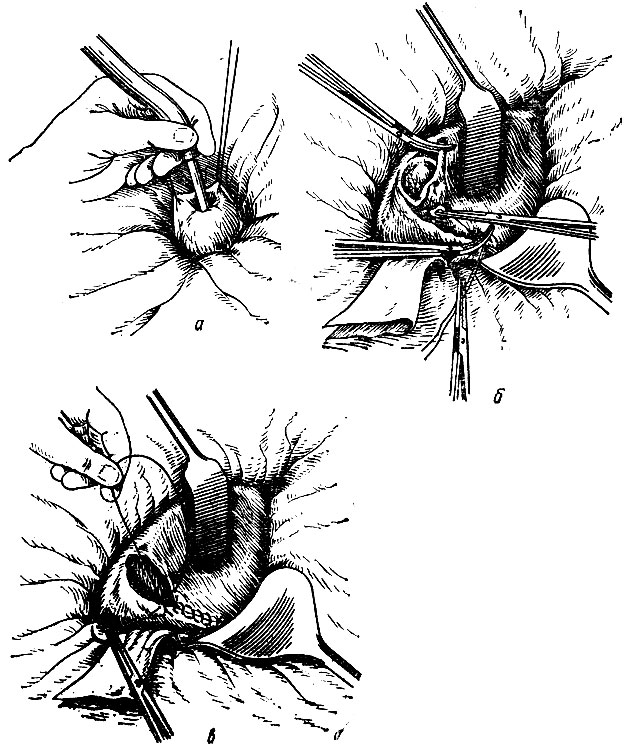
Рис. 98. Холецистэктомия. а - пункция пузыря; б - выделение пузыря из ложа; в - перитонизация ложа пузыря - Выделение желчного пузыря из ложа. Для облегчения выделения желчного пузыря хирург вводит в область его ложа 20-30 мл раствора новокаина. Затем скальпелем надсекает с двух сторон брюшину, покрывающую желчный пузырь, и частично тупым (препаровочным тупфером), частично острым (ножницами) путем выделяет желчный пузырь (рис. 98, б). На данном этапе хирургу может понадобиться второй зажим Люэра. К моменту выделения пузыря операционная сестра должна иметь наготове горячий физиологический раствор, чтобы по команде хирурга подать ему салфетки, смоченные этим раствором. После того как хирург выбросит в таз удаленный желчный пузырь, кровотечение из ложа пузыря останавливают прижатием салфеток, смоченных горячим раствором. Если эта мера оказывается недостаточной, могут потребоваться кровоостанавливающие зажимы и длинные кетгутовые лигатуры.
- Ушивание желчного пузыря. Края брюшины, оставшиеся после удаления желчного пузыря, сшивают непрерывным кетгутовым швом, для чего сестра подает длинную (50-60 см) кетгутовую нить № 6 на толстой круглой игле (рис. 98, в).
- Туалет и дренаж брюшной полости. Последним этапом операции являются осушивание брюшной полости от сгустков крови и удаление отграничивающих тампонов. При определенных показаниях к ложу пузыря подводят узкий марлевый тампон, который выводят в рану на передней брюшной стенке. Операцию заканчивают подведением резинового дренажа к культе пузырного протока. Обычно дренаж ставят по методу С. И. Спасокукоцкого. Суть его заключается в следующем. Операционная сестра готовит резиновую трубку длиной 35-40 см с дополнительным отверстием, отстоящим от конца трубки на 5-6 см. Она же подает хирургу на большой игле кетгутовую нить № 8 длиной 80-90 см. Хирург прошивает задний листок брюшины у отверстия малого сальника, соединяет обе нити вместе, продевает их в ушко пуговчатого зонда и с помощью последнего протаскивает нити внутри просвета резиновой трубки. Этот дренаж проводят через контрапертуру обычным способом (см. "Лапаротомия"), после чего обе кетгутовые нити связывают на марлевом шарике поверх трубки.
- Ушивание раны передней брюшной стенки (см. стр. 127).
Холецистэктомия от дна
- Вскрытие брюшной полости.
- Ревизия области желчного пузыря.
- Пункция желчного пузыря.
- Выделение желчного пузыря из его ложа см. п. 6 предыдущей операции. При холецистэктомии от дна всегда наблюдается более выраженное кровотечение из ложа, поэтому операционная сестра должна иметь наготове большое количество материала для осушивания операционного поля.
- Выделение шейки пузыря см. п. 4 предыдущей операции.
- Перевязка пузырной артерии и протока.
- Ушивание желчного пузыря.
- Туалет и дренаж брюшной полости.
- Ушивание раны передней брюшной стенки.
Холецистостомия
- Доступ - косой разрез в правом подреберье или верхне-срединная лапаротомия.
- Ревизия области желчного пузыря.
- Пункция желчного пузыря. Прежде чем производить пункцию желчного пузыря, хирург накладывает на его дно две шелковые держалки. Для этого сестра подает на кишечной игле две нити из шелка № 2 длиной 25-30 см. На нити накладывают зажимы. После этого толстой иглой или троакаром производят пункцию пузыря и удаляют содержимое, а в месте пункции рассекают стенку желчного пузыря скальпелем.
- Извлечение камней, ревизия пузырного протока. Изогнутыми щипцами хирург извлекает камни из желчного пузыря и мягкими зондами с оливами пытается пройти через вскрытый желчный пузырь в общий желчный проток.
- Выведение свища пузыря. Операционная сестра готовит резиновую трубку длиной 30-40 см; хирург вводит ее в полость пузыря и фиксирует одним или двумя кисетными швами из шелка №2 (на кишечной игле). Дно пузыря подшивают к брюшине и апоневрозу поперечной мышцы живота несколькими узловыми швами из кетгута № 4 с обеих сторон от дренажа (рис. 99). По показаниям хирург в нижний угол раны выводит марлевый тампон. Если был использован верхне-срединный доступ, для выведения свища желчного пузыря необходим небольшой дополнительный разрез в правом подреберье.
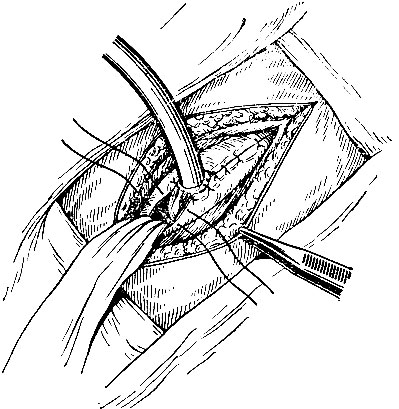
Рис. 99. Холецистостомия. Подшивание желчного пузыря к брюшине - Послойное ушивание раны вокруг дренажа. Дренаж фиксируют к коже из шелка № 6 или № 8.
Операционная холангиография. Операционная сестра готовит шприц емкостью 20 мл с раствором новокаина и длинную иглу для пункции холедоха, если в него предварительно не был введен через культю пузырного протока хлорвиниловый микроирригатор (операционной холангиографии и другим манипуляциям на желчных путях обычно предшествует холецистэктомия).
Из зоны операционного поля удаляют все металлические инструмен* ты, тень которых может накладываться на рентгенологическое изображение контрастированных желчных путей.
Сестра набирает в шприц 20 мл подогретого водорастворимого контрастного вещества и передает шприц хирургу, который соединяет его с микроирригатором или канюлей длинной иглы.
Операционное поле закрывают большой стерильной салфеткой и устанавливают над ним трубку рентгеновского аппарата. Операционная сестра при этом должна строго следить за соблюдением асептики.
По команде хирурга вводят контрастное вещество и осуществляют рентгенографию. Кассету вынимают из-под больного, пленку проявляют.
Операции на общем желчном протоке
- Холецистэктомия (см. стр. 152).
- Операционная холангиография (см. стр. 156).
- Вскрытие общего желчного протока. Перед вскрытием на желчный проток накладывают две длинные шелковые нити-держалки. Для этого сестра подает на длинном иглодержателе с тонкой кишечной иглой шелковые (№ 1 или № 2) нити длиной 40-50 см, на которые после прошивания стенки холедоха накладывают зажимы типа "Москит". К месту вскрытия подводят наконечник электроотсоса. Хирург скальпелем рассекает общий желчный проток, как правило, в продольном направлении. Ассистент отсасывает изливающуюся желчь.
- Зондирование протока, извлечение камней. Желчные протоки при вскрытом холедохе обследуют при помощи мягких металлических зондов. Камни извлекают специальными щипцами. После зондирования и извлечения камней возможны три варианта окончания операции. а) Глухой шов холедоха. Стенку общего желчного протока ушивают двумя рядами узловых швов из шелка № 2 на тонкой кишечной игле или двухрядным непрерывным синтетическим швом на атравматической игле. б) Наружное дренирование холедоха. Для наружного дренирования холедоха сестра готовит длинную резиновую трубку, в которой на расстоянии 5-6 см от конца хирург прорезает отверстие и вводит трубку в просвет холедоха. Для фиксации дренажа необходимо подать длинную кетгутовую нить № 4 на крутой кишечной игле. Стенку холедоха вокруг дренажа ушивают узловыми кетгутовыми швами. Дренажную трубку проводят через контрапертуру в передней брюшной стенке обычным путем. Вокруг дренажа к области холедоха подводят 2-3 марлевых тампона, которые также выводят наружу вместе с дренажной трубкой. в) Анастомоз холедоха с двенадцатиперстной кишкой. Вначале накладывают ряд узловых швов шелком № 2 на стенку холедоха и двенадцатиперстной кишки. Нити должны быть не менее 35-40 см длиной, так как анастомоз накладывают в глубине. После этого операционное поле дополнительно изолируют салфетками и скальпелем рассекают стенку двенадцатиперстной кишки. Накладывают внутренний ряд узловых швов - сначала на заднюю, а затем на переднюю стенку анастомоза. При наличии шовного материала на атравматических иглах хирург может наложить на обе стенки непрерывный обвивной шов. Последним накладывают второй этаж узловых швов на переднюю стенку анастомоза из шелка № 1-2, длина нитей 35-40 см.
- Туалет и дренирование брюшной полости.
- Послойное ушивание операционной раны.
Ушивание повреждений печени
- Верхне-срединная лапаротомия. При необходимости хирург удлиняет разрез вправо, пересекая правую прямую мышцу.
- Ревизия органов брюшной полости. К моменту вскрытия брюшной полости сестра должна приготовить все для ее осушивания. При обнаружении разрыва печени хирург сдавливает пальцами место разрыва, временно останавливая кровотечение.
- Шов печени. Для ушивания печени сестра подает на большой круглой игле длинные нити из кетгута № 6. Небольшие раны печени с ровными краями можно ушить простыми узловыми кетгутовыми швами. При обширных повреждениях накладывают специальные печеночные швы. Нередко линию швов подкрепляют прядью большого сальника.
- Туалет брюшной полости.
- Послойное ушивание раны передней брюшной стенки.
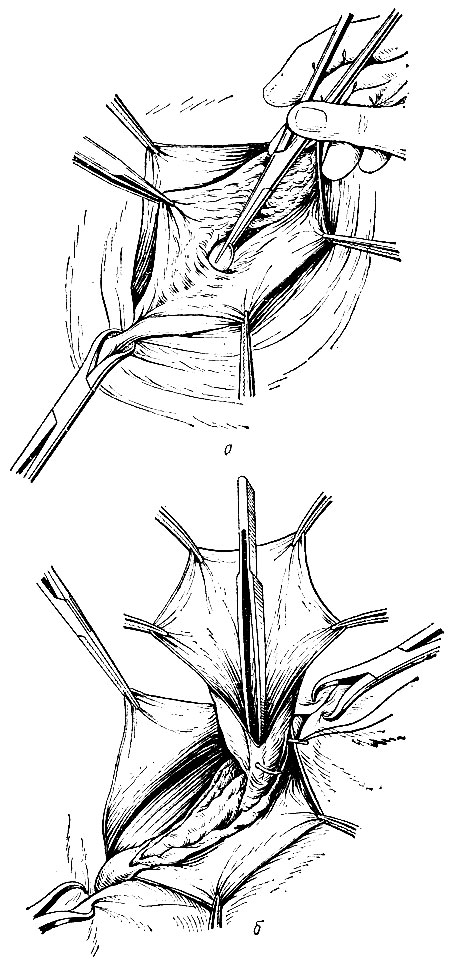
Рис. 100. Грыжесечение при паховой грыже. а - выделение грыжевого мешка; б - рассечение мешка;
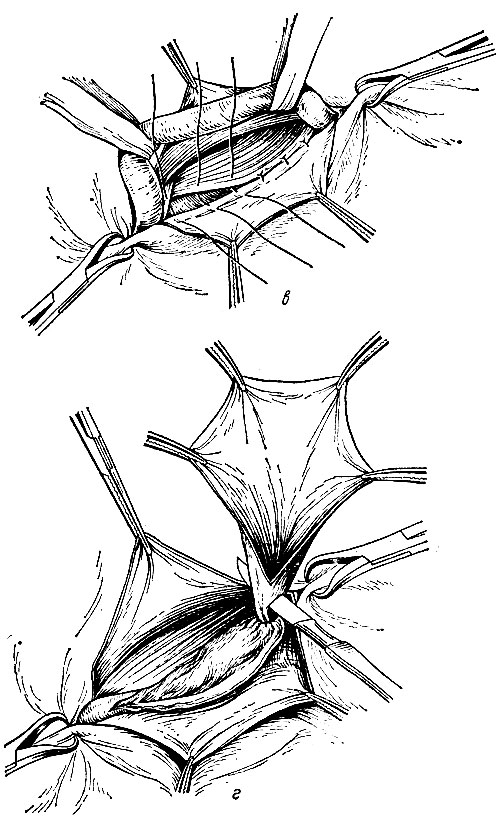
Рис. 100. в - отсутствие элементов семенного канатика марлевыми тесемками; г - сечение грыжевого мешка
|
ПОИСК:
|
Саенко Инна Александровна, автор статей
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://m-sestra.ru/ 'M-Sestra.ru: Сестринское дело'