
БИБЛИОТЕКА
МАНИПУЛЯЦИИ
ЗАБОЛЕВАНИЯ
БАЗОВЫЕ ВОПРОСЫ
КУРОРТОЛОГИЯ
ССЫЛКИ
О САЙТЕ
Гигиенические требования к больничным отделениям
Каждое больничное отделение предназначено для больных с однородными заболеваниями. Отделение состоит из палат для больных, палатного коридора, лечебно-вспомогательных и хозяйственных помещений и санитарного узла. Крупные отделения строят из отдельных секций, рассчитанных на 25-30 коек каждая (рис. 145).
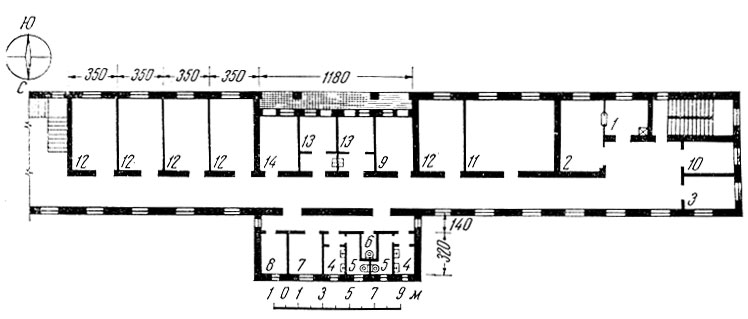
Рис. 145. Схема планировки палатной секции на 25 коек с частичной застройкой палатного коридора: 1 - буфетная; 2 - столовая; 3 - помещение персонала; 4 - умывальная; 5 - туалет для больных; 6 - туалет для персонала; 7 - ванная; 8 - процедурная комната; 9 - манипуляционная; 10 - кабинет врача; 11 - палата на 6 коек; 12 - палата на 3 койки; 14 - палата на 2 койки
Если отделение или секция имеет необходимые вспомогательные помещения, санитарный узел, отдельный вход и свой обслуживающий персонал, то в случае необходимости они могут быть полностью изолированы от других отделений или секций.
На основе изучения больниц, построенных по экспериментальным проектам, в настоящее время полагают, что в стандартной палатной секции должны быть следующие помещения:
1. Помещения для пребывания больных: палаты (на 25-30 коек); комната дневного пребывания (25 м2), застекленная веранда (30 м2);
2. Лечебно-вспомогательные помещения: кабинет врача (8-9 м2) процедурно-манипуляционная (12-15 м2), пост медсестры (4 м2) и перевязочная (в отделениях хирургического профиля).
3. Хозяйственные помещения: буфетная (18 м2, на две смежные секции), столовая (18 м2), бельевая (4 м2) и помещение для хранения грязного белья.
4. Санитарный узел: ванная (10 м2), уборные для больных и персонала (три), санитарная комната (6-8 м2), умывальные (две по 4 м2) они не устраиваются, если палаты оборудуются умывальниками.
5. Палатный коридор, связывающий все перечисленные помещения.
Палаты
Наибольшее значение в создании необходимых для больных гигиенических условий имеет устройство и оборудование палат.
Наблюдения последних лет показали, что атипическое течение и различные осложнения заболевания часто являются следствием вторичной инфекции.
Чем просторнее в палате, тем меньше условий для заражений больных друг от друга. Перекрестная инфекция имеет значение не только в инфекционных и детских больницах. Велико ее значение в отделениях терапевтического и хирургического профиля. Поэтому в настоящее время считают нерациональным устройство больших палат и обычно комплектуют секцию из 6-8 палат на 2-4 койки и не менее 2 однокоечных палат. Однокоечная палата лучше всего отвечает условиям госпитализации; тяжелобольных, нуждающихся в изоляции и интенсивном уходе.
В первую очередь больной нуждается в свежем, чистом воздухе,, для чего требуется достаточная кубатура и вентиляция палаты.
Исследования показали, что объем вентиляции на одного больного" должен быть не менее 40-50 м3 воздуха в час. Если исходить из этого, то при двукратном обмене воздуха в течение часа необходимая кубатура помещения одного больного должна составлять 20-25 м3. При высоте палаты 3,0-3,2 м такая кубатура достигается при площади пола 7,0-7,5 м2.
Поэтому действующими нормами проектирования на одного больного в многокоечной палате отводится 7 м2.
Минимальный размер однокоечной палаты без шлюза 9 м2, со шлюзом - 12 м2.
Двукратный воздухообмен в палате может, быть достигнут при наличии механической вентиляции или путем многоразового проветривания палаты с помощью средств усиления естественной вентиляции, включая сквозное проветривание.
Невнимание к вентиляции помещений и часто наблюдающееся предубеждение в отношении ее со стороны больных и медицинского персонала из-за боязни "сквозняков" нередко приводят к застаиванию воздуха в палатах, его загрязнению, появлению специфических, больничных запахов, возрастанию опасности перекрестной инфекции. В этих условиях больной лишается важнейшего природного фактора, нужного ему не меньше лекарственных веществ и лечебных процедур. Конечно, при вентиляции помещения следует принимать меры для предупреждения охлаждения больных.
Состояние воздушной среды должно быть объектом систематического контроля.
Санитарными показателями чистоты воздуха в палатах являются: отсутствие запаха, содержание двуокиси углерода не более 0,07-0,1%, общая обсемененность воздуха не более 3000-4000 микробов в 1 м3, окисляемость воздуха не более 5-6 мг/м3.
Немалое значение имеет микроклимат палат. В зимнее и переходное время для большинства больных температура комфорта находится в пределах 18-21°, а в летнее время верхний предел зоны комфорта достигает 24°. Для наиболее благоприятного течения ряда заболеваний требуются особые условия микроклимата.
Например, для инфекционных больных в лихорадочном периоде рекомендуется температура воздуха около 16°, для детей, больных лобарной пневмонией, в начальном периоде - 15-16°, а в период выздоровления - 19-21°, для больных с тяжелыми ожогами - 22-25° при относительной влажности 55% и т. п.
Размещаемые в палатах нагревательные приборы должны иметь устройства для свободного регулирования температуры воздуха в палате. Разработаны приспособления к обычным радиаторам, автоматически поддерживающие заданную температуру воздуха в помещении.
Перегревание палат в летнее время года особо неблагоприятно сказывается на больных с сердечно-сосудистыми заболеваниями, гипертонией, с заболеваниями, сопровождающимися высокой температурой, при диспепсиях у детей, в послеоперационном периоде и т. д. Перегрев палат можно ограничить:
1) правильной ориентацией окон по сторонам горизонта; следует избегать юго-западных и западных румбов;
2) окраской наружных стен в белый цвет для лучшего отражения яти солнечных лучей;
3) посадкой вьющихся пристенных растений, благодаря которым температура стен снижается на 4-5°;
4) применением ставен, жалюзийных решеток, штор, что снижает температуру воздуха в помещениях на 3-4,5°;
5) применением специальных видов стекла, задерживающих тепловые лучи;
6) устройством над окнами козырьков или других солнцезащитных приспособлений;
7) применением сквозного проветривания, которое позволяет в течение короткого времени освежить помещение и снизить температуру воздуха в нем на несколько градусов;
8) использованием комнатных вентиляторов для охлаждения движущимся воздухом.
В отделении целесообразно иметь несколько одно- или двухкоечных палат с северной ориентацией окон. В летнее время необходимые условия микроклимата лучше всего обеспечиваются кондиционерами. Удобны местные кондиционеры, с помощью которых в каждой палате можно создать микроклимат в соответствии с медицинскими показаниями.
Учитывая благоприятное биологическое, психофизиологическое, тепловое и бактерицидное действие солнечной радиации на организм, необходимо обеспечить хорошую инсоляцию и естественное освещение палат. Наблюдения показали, что облучение ультрафиолетовыми лучами приводит к повышению иммунобиологической реактивности организма, ускорению заживления ран, укорочению течения послеоперационного периода, способствует реабилитации больных.
Дети, больные туберкулезом, хирургические больные с костными травмами и др., длительно прикованные к больничной койке, особенно нуждаются в ультрафиолетовых лучах, а следовательно, в хорошей инсоляции палаты.
Исследования, проведенные в больницах, показали, что даже проникшее через обыкновенное стекло ослабленное ультрафиолетовое излучение в течение 2-3 часов губит находящиеся в воздухе, в пыли на полу или на мебели палаты микроорганизмы или значительно снижает их жизнедеятельность.
Кроме того, заглянувшие в палату лучи солнца поднимают настроение больных, улучшают их состояние и самочувствие. Инсоляция палат зависит от ориентации окон.
Как уже говорилось, окна палат должны быть ориентированы на южные и восточные румбы, а коридоров и вспомогательных помещений - на северные.
Гигиенические исследования позволили установить наиболее рациональную ориентацию по сторонам света окон палат и других помещений больницы в разных географических широтах (табл. 54).

Таблица 54. Ориентация окон помещений по странам света
(Примечание. Севернее 65° с. ш. ориентация выбирается в зависимости от направления господствующих ветров.)
Световой коэффициент желателен в палатах не менее 1:5-1:6 в лечебно-вспомогательных помещениях 1:4-1:5, в хозяйственных, санитарных помещениях и коридорах 1:6-1:8. КЕО в палатах должен быть не менее 1.
Нормы искусственного освещения палаты приведены в табл. 55.
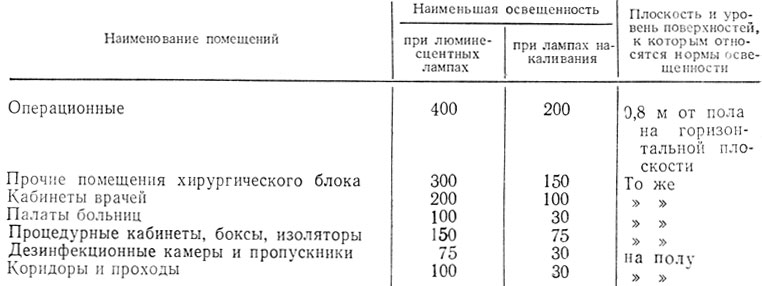
Таблица 55. Нормы искусственного освещения в лечебно-профилактических учреждениях
Учитывая лежачее положение больного, для общего освещения следует применять в палатах светильники исключительно отраженного или" преимущественно отраженного света.
Местное освещение, необходимое для чтения в кровати, осмотра больного врачом и выполнения лечебных манипуляций, должно создать освещенность не менее 100 лк (настольные лампы с защитным колпаком из молочного стекла, настенные бра и др.). Для дежурного освещение (2-3 лк) устанавливают светильник в нише на стене у входной двери; на высоте 0,5 м от пола.
Из люминесцентных ламп в лечебных помещениях предпочтение следует отдать тем, при которых наиболее благоприятна цветопередача красок человеческого лица и легче диагностируются заболевания (иктеричность склер и кожи, различные кожные поражения).
При лампах дневного света, спектр которых (ДС) беден желтокрасными тонами, лица больных выглядят неестественно бледными. Спектры света ламп белого цвета (БС) и теплого белого света (ТБ) содержат большее количество красных и желтых лучей, что сохраняет желто-красные тона кожи человека и поэтому для освещения лица больных, эти лампы предпочтительнее.
Для диагностики заболеваний предпочтительнее лампы БС, а в помещениях отдыха больных и коридорах могут применяться лампы ТБ (свет которых имеет несколько розоватый оттенок).
Глубина палаты должна быть не более 6 м, ширина не менее 2,4 м, высота 3-3,2 м.
Снижение высоты помещений менее 3,2 м на юге неблагоприятно отражается на микроклимате помещений и тепловом самочувствии находящихся в них больных.
Особо тщательно должно быть продумано оборудование палат для тяжелобольных. Весьма желательно иметь подвод горячей и холодной воды, аппаратуру для кондиционирования воздуха или другие средства для нормализации микроклимата во все сезоны года, высокий уровень освещенности при электрическом освещении, подачу кислорода и др.
Для наилучшего использования дневного освещения койки в палатах располагают длинной осью параллельно стене с окнами (рис. 146).
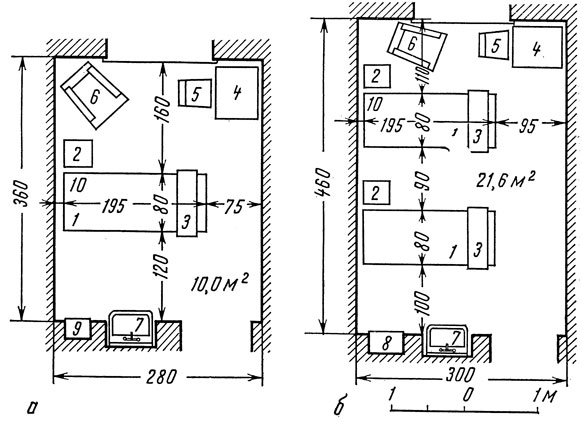
Рис. 146. Расположение коек в палате: а - палата на одну койку; б - палата на две койки; 1 - кровать; 2 - прикроватный столик; 3 - накроватный столик; 4 - стол; 5 - стул; 6 - кресло; 7 - умывальник; 8 - встроенный шкаф
В целях ограничения передачи воздушно-капельной инфекции расстояние между койками должно быть не меньше 0,9-1 м. Койки ставят на расстоянии не ближе 0,9-1 м от наружной стены.
Наиболее гигиеничны кровати с проволочной сеткой, покрываемые легко моющимися матрацами из губчатой резины или ей подобных синтетических материалов.
Кроме кроватей общебольничного типа, могут эффективно использоваться кровати функциональные для тяжелобольных. Их конструкция позволяет придать больному в зависимости от его страдания положение, облегчающее функции организма, например, полусидячее положение для сердечных больных.
Из мебели, кроме коек, в палате нужны прикроватные столики с полочками для индивидуальных вещей больного, стулья, стол, внутристенный шкаф или вешалка для халатов. Для тяжелобольных необходимы надкроватные столики, удобные для приема пищи или чтения (рис. 147). Мебель должна быть окрашена в светлые тона, гладкая, без выступов, легко очищаемая. Мягкая мебель, матерчатые абажуры, занавески, дорожки и другой мягкий инвентарь, способствующий накоплению пыли в палатах, нежелательны. Палату оборудуют умывальниками.

Рис. 147. Прием пищи с помощью накроватного столика
Стены палат, как и коридора, на высоту 1,8 м (но не более) покрывают масляной панелью. Выше панели стены окрашивают клеевой краской в светлые тона.
Палатный коридор. Гигиенические условия в отделении во многом зависят от устройства палатного коридора.
Коридор может быть с односторонней (боковой), двусторонней (центральный) и частично двусторонней застройкой.
Гигиенические преимущества имеет удобный для движения, светлый, хорошо вентилируемый боковой коридор, являющийся резервуаром чистого воздуха для палат; через него может осуществляться и сквозное проветривание палат. Чем больше застроен коридор со второй стороны, тем хуже он освещается и проветривается, обладает большими резонирующими свойствами и неблагоприятно влияет как на условия в палатах, так и на интерьер отделения.
Поэтому не следует застраивать вторую сторону коридора больше чем на 60% его протяженности, причем нужно обязательно равномерно размещать световые разрывы. Расстояние между двумя световыми разрывами должно быть не более 18 м.
Целесообразно осветить такой коридор вторым светом с помощью остекления верхней части стен, отделяющих палаты от коридора. Для свободного поворота кроватей или носилок ширина коридора должна быть не менее 2,4 м. Устройство центрального коридора возможно в том случае, если здание оборудуется приточно-вытяжной вентиляцией. Если при этом устроить люминесцентное освещение и использовать для покрытия пола бесшумные материалы, то недостатки коридора с двусторонней застройкой будут сведены к минимуму.
Пост дежурной сестры. Пост должен располагаться с учетом максимального приближения к палатам, в особенности к тем, которые предназначены для больных, нуждающихся в интенсивном уходе.
С поста должны просматриваться все входы в палаты и помещения дневного пребывания больных.
Пост должен иметь хорошее естественное и искусственное освещение и все необходимое для работы оборудование (стол, шкаф, телефон, сигнализационный блок, шкаф, умывальник, стерилизатор, холодильник). При хорошей организации поста сокращается график движения медицинской сестры и облегчается ее труд.
Гигиеническое и лечебное значение пребывания больных на открытом воздухе требует устройства в больницах балконов, веранд, лоджий и т. д.
Веранды должны находиться в торцах или в углах зданий.
В туберкулезных и костнотуберкулезных больницах их следует устраивать из расчета размещения 100% больных, в детских - 50%, в общих - 30 %.
Вспомогательные помещения группируют по назначению.
Помещение буфетной (14 м2 на 1 секцию, 18 м2 - на две смежные) размещают между служебной лестницей, по которой пища доставляется из кухни и столовой. Буфетная должна быть оборудована всем необходимым для подогрева и раздачи пищи, мытья посуды, кипячения воды, а также холодильником. Столовую устраивают из расчета одновременного питания примерно 50% больных по 1,2 м2 на человека; ее располагают рядом с буфетной. Принятие пищи ходячими больными в столовой необходимо не только по гигиеническим соображениям.
Факт перехода в столовую свидетельствует об улучшении состояния больного, поднимает его психический тонус, способствует улучшению аппетита и самочувствия.
Санитарный узел. Санитарный узел состоит из умывальной, ванной, уборных и санитарной комнаты. Чтобы запахи не проникали в палатный коридор, санитарный узел размещают в обособленном коридоре и обеспечивают вытяжной вентиляцией. Устраивают три уборные: для персонала, мужскую с писсуаром и женскую с биде (душ для подмывания). Санитарная комната оборудуется приспособлением и специальным сливом для мойки суден, паровым, стерилизатором для дезинфекции суден и подставкой для их хранения, шкафом с вытяжкой для хранения выделений больных, ларем для грязного белья, шкафом для предметов уборки, столом для мытья клеенок и умывальником.
В помещениях санитарного узла полы и панель покрывают глазурованными плитками. Все помещения санитарного узла должны иметь естественное освещение.
Хирургическое отделение
Поскольку в хирургическом отделении производятся операции и перевязки, в целях профилактики раневой инфекции воздух в нем должен содержать возможно меньше микрофлоры, особенно вызывающей нагноительные процессы.
Исследования показали, что в палатах, где находятся больные с нагноившимися ранами, воздух загрязнен гноеродной микрофлорой значительно больше, чем в других. Из этих палат загрязненный воздух может распространяться в коридоры и операционный блок. Потому для больных с нагноившимися ранами нужно выделить палаты в отдельном участке коридора, возможно дальше от операционного блока. Многочисленные наблюдения показывают, что воздух из нижних этажей больниц может проникать в верхние, и поэтому здесь он больше загрязнен и обсеменен микроорганизмами.
Так, в одной из больниц при одновременном исследовании воздуха разных этажей было установлено, что в 1 м3 воздуха первого этажа содержалось 8300 микробов и 0,07% CO2, в воздухе второго этажа - 11 200 микробов и 0,082% CO2, а третьего - соответственно 14 800 и 0,091%.
Поэтому если хирургическое отделение занимает несколько этажей, то больных с нагноительными процессами рационально размещать на верхнем этаже.
Наблюдения также показали, что санитарное состояние палат и коридоров и обсемененность воздуха в них могут оказывать влияние на чистоту воздуха операционной и количество послеоперационных нагноений.
Главной особенностью отделений хирургического профиля является наличие операционного блока, а в крупных больницах - отделения. Операционное отделение является самым сложным функциональным элементом современной больницы.
Благодаря успехам хирургии в настоящее время производятся весьма сложные и продолжительные операции (например, на сердце, легких, нейрохирургические), требующие специального электронного и автоматического оборудования и напряженной работы многочисленного операционного персонала (до 10-12 человек).
В связи с этим в последнее время выкристаллизовались новые взгляды на организацию операционного блока, его внутреннюю структуру, состав и размер помещений.
Кроме того, имеются два основных варианта организации операционного комплекса. По первому, издавна применяющемуся варианту при каждом хирургическом отделении строится операционный блок, который прилегает к палатам. Для того чтобы создать наилучшие условия для работы и предупредить загрязнение воздуха, операционный блок размещают в тупиковом выступе или в отдельном крыле здания. По второму варианту операционные всех отделений хирургического профиля объединяются в одном операционном отделении. Для последнего отводят отдельное крыло, целый этаж или размещают его в специальной пристройке. В последнем случае высота и форма помещений не зависят от габаритов главного здания.
Наличие операционного отделения позволяет более эффективно использовать современное оборудование, дает возможность дополнительно к главному помещению - операционной - оборудовать ряд вспомогательных помещений и использовать их для нужд группы операционных. Можно рациональней организовать работу операционного персонала.
Операционную следует устраивать с одним операционным столом. Производство операций на двух и более столах не способствует сохранению чистоты воздуха и удобству работы хирургов, а кроме того, неблагоприятно действует на психику больных. Площадь операционной - не менее 30 м2, а количество операционных определяется из расчета один стол на 30-50 хирургических коек. Для сложных операций с большим количеством участвующих в ней необходима операционная площадью не менее 45-50 м2.
В операционное отделение крупной больницы обычно входит несколько операционных ("чистые", "гнойная" для торакальной хирургии,, со стационарной рентгеновской установкой, для нейрохирургии, ортопедическая и др.), предоперационных (по числу операционных, 10-20 м2)" вспомогательных стерилизационных (1 на две операционные), наркозных (15 м2), при каждой чистой операционной, инструментальных (12 м2, одна на 3-4 операционных), кабинет хирурга (протокольная), лаборатория срочных анализов (12 м2), аппаратная для саморегистрирующих приборов (20-25 м2), гипсовая перевязочная (18 м2) и помещение для хранения гипса (4 м2), кабинет передвижного рентгена и аппаратуры для травматологии (12 м2), кладовая для хранения специального оборудования анестезиолога, помещения для чистого и грязного операционного белья (по 10 м2), помещения для переодевания медицинского персонала с душем и мужским и женским отделением (20 м2), старшей операционной сестры (10 м2) и дежурного персонала (15 м2), туалетных для медицинского персонала, несколько послеоперационных палат на одну и две койки, санитарной комнаты при палатах.
Если имеется операционная для торакальной хирургии, то оборудуется кабинет ангиокардиографии (50 м2). Для обеспечения всего операционного комплекса стерильным материалом часто в цокольном этаже устраивают центральную стерилизационную.
Послеоперационные палаты в виде группы полубоксов целесообразно размещать в зоне между операционным комплексохм и стационаром.
В целях лучшего использования сложной электронной аппаратуры палаты интенсивного ухода, в которых обслуживаются тяжелые больные (инфаркт миокарда, печеночная кома, удушье по разным причинам и др.), размещают ближе к операционному комплексу. Здесь же может быть размещен реанимационный центр больницы, где под руководством анестезиолога осуществляют послеоперационное наблюдение и лечение с помощью кислородотерапии, искусственного дыхания и кровообращения и т. п.
Из перечисленного видно, что при современном операционном отделении имеется довольно много вспомогательных помещений, площадь которых в 3-4 раза больше площади собственно операционного блока. Рациональная с гигиенической точки зрения планировка этих помещений достигается при группировании их на три зоны: стерильную, чистую и грязную.
Рассмотрим устройство и оборудование операционной.
Стены операционной должны быть гладкими, допускающими частое мытье и орошение дезинфицирующими растворами. Все виды проводки и нагревательные приборы заделывают в стены. Стены и панель из гладких керамиковых плиток окрашивают матовой масляно-восковой краской светло-серого или зеленовато-серого цвета, что устраняет световые отблески и благоприятно сказывается на функции зрительного аппарата хирурга. Пол делают из плиток с небольшим уклоном к трапу. Окна операционной должны быть ориентированы на северные румбы; достаточен световой коэффициент 1:3-1:4. Перед окнами операционной должны быть зеленые насаждения (деревья, кустарники, газоны), защищающие от пыли и шума.
Во Франции и других странах для создания стабильных условий работы хирурга (в отношении освещения и микроклимата) в последнее время в ряде больниц построены операционные без окон.
Большое значение имеет устройство искусственного освещения в операционной.
Напряженная зрительная работа хирурга и персонала в операционной требует особо благоприятных условий освещения:
1. Высокий уровень освещенности: освещенность на поверхности раны должна быть порядка 3000-10 000 лк, общая освещенность - не менее 200 лк.
2. Полное отсутствие теней от рук и головы хирурга на операционном поле и в глубине раны.
3. Отсутствие прямой и отраженной блесткости в поле зрения.
4. Спектр света должен приближаться к спектру дневного освещения.
5. Светильник не должен излучать интенсивной тепловой радиации, нагревающей голову хирурга и рану (температура воздуха в зоне, расположенной на высоте 50-70 см от операционного поля, не должна превышать более чем на 2-3° температуру воздуха в операционной),
6. Освещение должно быть бесперебойным.
Для местного освещения операционного поля применяют специальные бестеневые и передвижные напольные светильники. Предпочтительнее бестеневые светильники с люминесцентными лампами БС или ДС, у которых лучший спектр света и меньшее тепловое излучение.
В этом случае предоперационная также должна иметь люминесцентное освещение, чтобы исключить цветовую переадаптацию хирурга. Для бесперебойности освещения необходимо аварийное освещение с независимым источником электроэнергии (аккумуляторы).
Оно должно создать на операционном поле освещенность не менее 200 лк.
Для состояния больного и работоспособности операционного персонала чрезвычайно важно сохранение стабильного микроклимата: температура воздуха от 19 до 23° по желанию хирурга, относительная влажность 50-55%, скорость движения воздуха 0,1-0,2 м/сек.
В летнее время в течение операционного дня микроклиматические условия в операционной непрерывно ухудшаются: температура и относительная влажность воздуха возрастают.
Создание стабильного и оптимального микроклимата может быть достигнуто лишь путем подачи в операционную кондиционированного воздуха, что особенно важно в теплом и жарком климатических поясах.
Хирурги, работающие в операционных, снабженных кондиционерами, отмечают, что в летнее время не чувствуется испарины, легко дышать, ощущение бодрости и высокая работоспособность сохраняются до конца самого напряженного операционного дня.
Поэтому вновь строящиеся операционные должны снабжаться установками для кондиционирования воздуха. Предпочтительней устанавливать местные кондиционеры (расположенные в нижележащем этаже или смежном помещении).
Для удобного регулирования микроклимата щит управления кондиционером помещают в операционной. При кондиционировании воздуха желательна кратность воздухообмена по притоку до 10, по вытяжке - до 8 в час.
Отопление предпочтительно устраивать лучистое с потолочными или стенными панелями.
Воздух операционной может интенсивно загрязняться парами эфира.
Иногда в нем обнаруживали 0,3-0,4 мг/л эфира, что превышает предельно допустимую концентрацию этого вещества для производственных условий.
Для сохранения чистоты воздуха большое значение имеет оборудование операционной автономной системой приточно-вытяжной вентиляции с очисткой приточного воздуха от пылевых частиц и микроорганизмов.
Создавая при кондиционировании или обычной приточно-вытяжной вентиляции небольшой подпор (повышенное давление) воздуха в операционной, можно предупредить проникновение воздуха из соседних помещений.
Значение асептики вынуждает уделять большое внимание чистоте помещения и воздуха операционной. Для борьбы с пылью и загрязнением воздуха персонал операционной надевает стерильные халаты, шапочки, матерчатые чулки на ноги и четырехслойные марлевые повязки, закрывающие рот и нос.
Как показали наблюдения, значительно лучше предупреждают загрязнение воздуха марлевые повязки, пропитанные перед стерилизацией вазелиновым маслом.
Так как барьерные свойства повязок ограничены, необходимо следить за тем, чтобы у всего персонала, обслуживающего операционную, не было кариозных зубов или воспалительных процессов в полости рта или носоглотки.
После операции помещение тщательно убирают, пол и панель обмывают дезинфицирующим раствором и горячей водой и операционную тщательно проветривают.
Однако даже все перечисленные меры не могут предупредить довольно значительного нарастания обсемененности воздуха; в течение операционного дня она увеличивается с 500-600 до 6000-12 000 микробов в 1 м3. Значительного улучшения можно достигнуть путем облучения стен и воздуха операционной бактерицидными лампами. Необходимое количество ламп определяется из расчета 3 вт на 1 м2 пола.
Укрепленные на стенах и потолке бактерицидные лампы стерилизуют воздух, поверхность стен, пола и мебели до операции прямым светом, а во время операции - отраженными ультрафиолетовыми лучами от экранированных ламп, чтобы их излучение не оказывало вредного воздействия на персонал. При этом обсемененность воздуха к концу операционного дня не превышает 1500-3000 в 1 м3, а процент нагноений при чистых операциях падает ниже 0,5%.
Инфекционное отделение (корпус)
Инфекционные больные поступают в инфекционные отделения не только для лечения, но и для изоляции. Поэтому внутренняя планировка и санитарный режим этого отделения в целях предупреждения внутрибольничных инфекций имеют ряд особенностей, которые начинаются с приема больных.
Инфекционные больные, минуя центральный приемный покой, доставляются в отделение, где непосредственно с улицы поступают в приемно-смотровой бокс.
После термометрии и осмотра больной проходит тщательную санитарную обработку, а его одежда отправляется в дезинфекционное отделение. Смотровой бокс после ухода больного убирают, проветривают и дезинфицируют, для чего целесообразно применять бактерицидные лампы.
Инфекционное отделение должно иметь два входа: один для больных и для внесения вещей, с которыми были в контакте больные; другой - для персонала, пищи и чистых вещей.
Планировка даже самого небольшого инфекционного отделения должна позволять делить его на несколько самостоятельных секций, предназначенных для обслуживания больных с разными инфекциями.
Каждая секция должна иметь свой шлюз, войдя в который, врач (или другой медицинский работник) моет руки и надевает халат, шапочку, марлевую повязку. Секция должна иметь также свой санитарный узел. Следующей отличительной особенностью инфекционных отделений является то, что для улучшения изоляции больных палаты в них устраиваются преимущественно небольшие: одно- и двухкоечные, максимум четырехкоечные. Все палаты оборудуются водопроводными кранами с умывальниками.
В детских больницах для борьбы с воздушно-капельной инфекцией применяют боксированные палаты (рис. 148).

Рис. 148. Боксированная палата
Остекленные перегородки между койками в известной мере предохраняют больных от воздушно-капельной инфекции.
В такие палаты можно помещать лишь больных с одной определенной инфекцией, например скарлатиной или дифтерией. У входа в палату устраивают шлюз.
Индивидуальная госпитализация больных осуществляется разными способами. Применяется однокоечная палата со шлюзом, в котором находится умывальник и вешалка для халата. Выходя из палаты, снимают халат, обрабатывают руки дезинфицирующим раствором и моют их водой с мылом.
Для каждой палаты выделяются предметы, необходимые для обслуживания больных: термометр, шпатель, мензурка для приема лекарства, грелка, горшок и т. п.
Применяются также полубоксы. Полубокс состоит из палаты, предбоксника и санитарного узла (рис. 149); в предбокснике персонал моет руки и надевает дополнительный халат. Ванная общая для двух соседних полубоксов. Изоляция больного в полубоксе совершеннее, чем в боксированной палате. В полубоксе передача инфекции от больного к больному через персонал или какие-либо предметы невозможна.
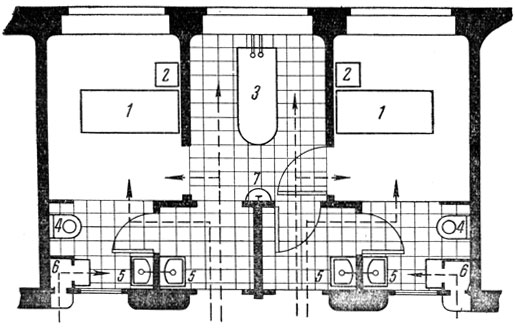
Рис. 149. Полубоксы, объединенные общей ванной: 1 - кровать; 2 - прикроватный стол; 3 - ванная общая на 2 полубокса; 4 - унитаз; 5 - умывальник; 6 - шкаф для передачи пищи; 7 - раковина
Считается, что в полубоксах можно содержать больных эпидемическим паротитом, скарлатиной, дифтерией, дизентерией.
Однако при открывании дверей загрязненный микроорганизмами воздух может из полубокса проникнуть в палатный коридор, а оттуда в другие помещения, что особенно опасно при кори, ветряной оспе и некоторых других инфекциях, распространяющихся воздушным путем. Существенным дефектом является и то, что больные поступают в полубокс через палатный коридор. При этом возможно обсеменение воздуха коридора патогенной микрофлорой, которая из коридора может проникать в палаты с больными.
Полностью гарантирует от внутрибольничного заражения передающимися воздушно-капельным путем инфекциями лишь индивидуальный полный бокс (рис. 150). Он состоит из уличного тамбура, предбоксника, санитарного узла, палаты и шлюза. Больной поступает в бокс через тамбур непосредственно с улицы. Персонал входит из коридора через шлюз. Мойка и дезинфекция посуды производятся в боксе. Площадь бокса 20 м2. В полный бокс помещают в первую очередь больных с невыясненным диагнозом или со смешанной инфекцией. Такая планировка и строгое соблюдение санитарного режима позволяют свести к минимуму и даже полностью ликвидировать внутрибольничные инфекции в детских инфекционных отделениях.
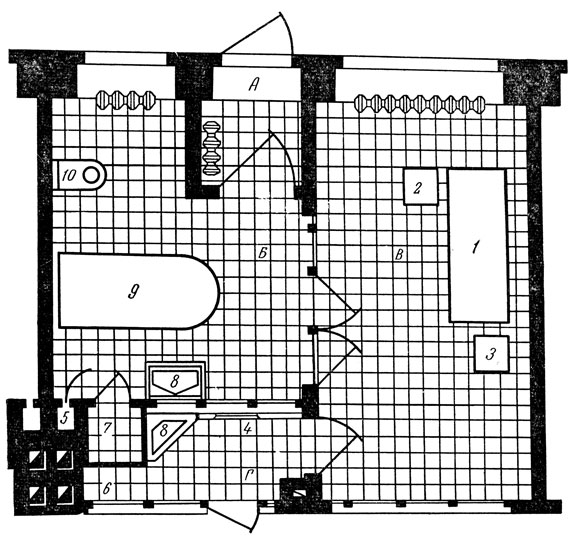
Рис. 150. Полный бокс: А - тамбур; Б - санитарный узел; В - палата; Г - шлюз у входа в коридор; 1 - кровать; 2 - прикроватный стол; 3 - табурет; 4 - вешалка для халата врача; 5 - вытяжной вентиляционный канал; 6 - шкаф для передачи пищи в бокс; 7 - шкаф для предметов уборки; 8 - умывальник; 9 - ванна; 10 - унитаз
В последнее время стали строить боксы не только на одну, но и на две койки. Такой бокс представляет собой соответствующих размеров палату, при которой имеется свой санитарный узел с ванной. Вход в бокр из палатного коридора через шлюз.
Устройство инфекционного отделения из боксов (рис. 151) имеет большие преимущества перед ранее описанным принципом строительства инфекционных отделений из секций.
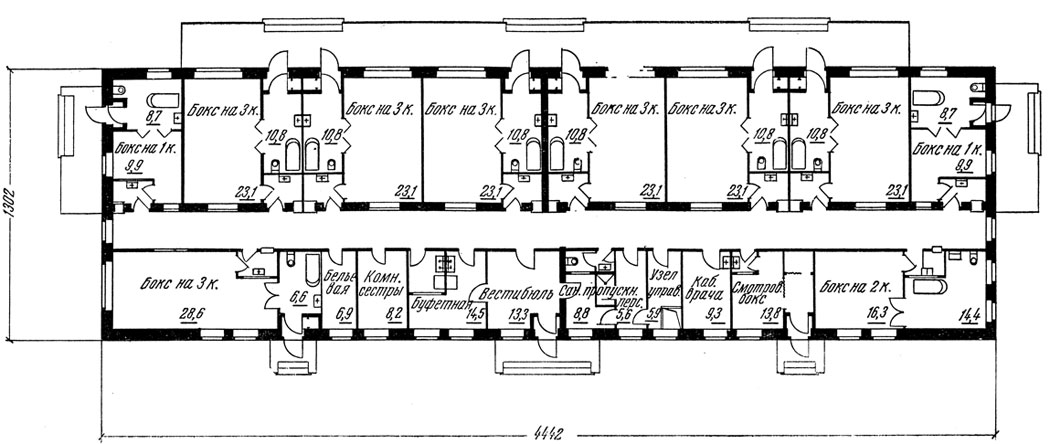
Рис. 151. Инфекционный корпус на 25 коек с палатами-боксами
При этом облегчается маневрирование койками и создается возможность изолировать больных разными инфекциями даже в условиях небольших инфекционных больниц.
Кроме того, это способствует одномоментному заполнению палат.
Если инфекционное отделение емкостью до 15 коек, то его застраивают на 100% боксами на одну койку, если емкостью до 30 коек - то на 50% однокоечными и на 50% многокоечными боксами.
Кроме палат и боксов для больных в составе каждой секции инфекционного отделения необходимы следующие помещения:
1) буфетная (14 м2) с двумя отделениями - "грязным" и чистым; со всем необходимым для мытья и кипячения посуды;
2) санитарный пропускник для персонала;
3) уборная для медицинского персонала;
4) санитарный узел для больных;
5) кабинет врача (10 м2);
6) процедурная (10 м2);
7) комната сестры-хозяйки (инвентарная);
8) санитарная комната (6 м2) для грязного белья, предметов уборки и мытья медицинской посуды.
Детское (неинфекционное) отделение
В детских соматических отделениях необходимо всячески оберегать больных детей от внутрибольничной инфекции. Поэтому приемное отделение целесообразнее всего устраивать в виде ранее описанных приемносмотровых боксов.
Больничное отделение стационара устраивают в виде изолированных секций по 25 коек.
Каждая секция должна иметь одну изоляционную палату (10 м2) и несколько палат на 2-4 койки из расчета 6 м2 на одну койку. Наличие небольших палат на 2-4 койки дает возможность удобно маневрировать ими, распределять больных по диагнозам, тяжести заболевания, способствует одномоментности заполнения палат новыми больными.
Для удобного наблюдения за детьми и контроля за их состоянием и поведением целесообразно часть перегородок между палатами, а также между палатами и коридором устраивать остекленными.
В палатах для предохранения от капельных инфекций, в случае необходимости, устанавливают между кроватями переносные остекленные перегородки высотой до 1,8-2 м.
Кроме палат, в секцию входят следующие помещения:
1) буфетная;
2) столовая, она же игральная комната (из расчета на 60% детей палатной секции при норме 2 м2 на ребенка);
3) остекленная веранда (из расчета на 50% детей секции при норме 2,5 м2 на ребенка);
4) манипуляционная;
5) кабинет врача;
6) ванная с двумя ваннами для детей старшего и младшего возраста;
7) две уборные для детей (для мальчиков и девочек) и одна для персонала;
8) санитарная комната;
9) комната для матерей на 2 койки (12 м2). В составе отделения должно быть несколько боксов и полубоксов.
Родильный дом
Обычно родильные дома строят в отдельном здании общебольничного комплекса либо изолированно от него, на самостоятельном земельном участке.
Родильный дом может размещаться и в одном здании с женской консультацией и гинекологическим отделением (акушерско-гинекологический корпус). В этом случае акушерское, гинекологическое и консультационное отделения должны быть изолированы друг от друга и иметь самостоятельные входы.
В родильном доме любой коечной мощности должны быть три функциональные группы помещений: приемно-смотровое, родильные, послеродовые. Кроме них, могут выделяться помещения для женщин с патологической беременностью, подозрением на инфекционное заболевание и т. п.
В крупных родильных домах предусматривают особое септическое отделение и родовой блок для родильниц с инфекционными заболеваниями.
Рассмотрим примерную планировку и набор помещений родильного дома на 60-100 коек.
Приемно-пропускное отделение такого родильного дома состоит из приемной комнаты-фильтра, приемно-смотровых боксов, санитарного пропускника для рожениц и комнаты для оформления выписываемых. После предварительного осмотра в комнате-фильтре (термометрия, краткий анамнез, уточнение эпидемиологических данных, выявление гнойничковых заболеваний кожи, гриппа, ангины и т. п.) роженица направляется в смотровую пропускника физиологического отделения или в приемно-смотровой бокс.
Последние предназначены для обследования и приема тех рожениц, которые не могут быть направлены в физиологическое отделение (патология беременности, гнойничковые и другие заболевания, повышенная температура и т. п.). Боксы оборудуются душевыми, уборными и устройствами для мойки суден.
В родовой части физиологического отделения имеются предродовые палаты на 2-3 койки, родовые комнаты (15-18 м2), операционная (20-30 м2) с предоперационной и стерилизационной. В отношении устройства, отделки, освещенности и гигиенического режима к родовым комнатам и операционным родильного отделения предъявляются такие требования, как к операционным хирургических отделений. В предродовых и родовых комнатах, а также в палатах для больных эклампсией нужна повышенная звукоизоляция.
Послеродовое отделение состоит из палат для рожениц, новорожденных и вспомогательных помещений.
Площадь палат для рожениц определяют из расчета 7 м2 на одну койку, площадь палаты для больных эклампсией - не менее 15 м2 на одну койку. Для новорожденных устраиваются палаты из расчета 2,5 м2 на одну койку (небоксированные) и 3 м2 (боксированные). Площадь изоляционных палат на одну койку со шлюзом принимается 12-14 м2.
Возможны разные варианты взаимного размещения детских палат и палат для матерей. Наибольшее распространение получило изолированное размещение этих палат на одном этаже. За рубежом иногда практикуется размещение матери и ребенка в одной палате либо такая планировка, при которой палаты новорожденных находятся между палатами родильниц и отделены от них перегородками, что позволяет матерям все время наблюдать за детьми. Каждый из вариантов имеет свои достоинства.
Хотя исследования показывают, что размещение койки матери рядом с койкой новорожденного способствует снижению гнойничковых заболеваний у новорожденных, предпочтительность той или иной системы требует дальнейшего изучения.
В комплексе мер по предупреждению внутрибольничных инфекций весьма важное место занимает рациональное использование и планировка палат.
Целесообразно устраивать небольшие (на 2-3-4 человека) палаты для рожениц и соответственно для новорожденных с тем, чтобы соблюдать цикличность размещения в этих палатах, т. е. использовать палаты таким образом, чтобы поступление и выписка всех находящихся в палате происходили в один день. Такой порядок позволяет производить санитарную обработку палат перед поступлением каждой новой группы рожениц и новорожденных.
В дополнение к обычному набору помещений секция послеродового отделения должна иметь помещение для мойки клеенок. В связи с относительно кратковременными сроками пребывания родильниц в физиологическом отделении и особенностями их режима устройство комнаты дневного пребывания и столовой не является обязательным.
В отделении же патологически протекающей беременности эти помещения надо предусмотреть.
Послеродовые палаты обсервационного отделения для больных родильниц должны устраиваться не более чем на 2-3 койки; в отделении следует иметь 1-2 полубокса. Палаты для новорожденных в этом отделении должны быть боксированными.
В отделении патологической беременности (в небольших родильных домах - отдельные палаты) госпитализируются беременные с заболеваниями терапевтического профиля, патологическим акушерским анамнезом, токсикозами беременности и др.
В этих отделениях обычно больные находятся длительное время, что должно быть учтено в планировке здания (оптимальная ориентация, наличие балконов, возможность пользования больничным садом и т. п.).
В палатах, предназначенных для больных эклампсией, должна быть предусмотрена дополнительная звукоизоляция. Эти палаты следует размещать вдали от источников внутрибольничного шума.
В сельской местности, отдаленной от акушерско-гинекологических стационаров, строятся колхозные родильные дома, а также родильное отделение фельдшерско-акушерских пунктов.
В состав типового колхозного родильного дома входят утепленная прихожая (7-8 м2), смотровая, душевая (12-14 м2), родовая (15-16 м2) и послеродовая (16 м2 на двух родильниц с новорожденными), палаты, комната для амбулаторного приема беременных и родильниц, с отдельным входом, комната акушерки и кухня.
Принцип планировки и оборудование женской консультации и гинекологического отделения не имеют существенных отличий от требований, предъявляемых к обычным поликлиникам и стационарам хирургического профиля.
Поликлиническое отделение
Поликлиники и другие учреждения амбулаторного типа состоят в основном из ожидален, врачебных и лечебно-диагностических кабинетов. Главный вход поликлиники ведет обычно в вестибюль, который непосредственно связан с регистратурой и гардеробом. Считают нецелесообразным устраивать большие залы для ожидания, поскольку это ведет к взаимному контакту больных различными заболеваниями.
Можно использовать для ожидания боковой коридор с увеличенной до 3,2 м шириной.
При фтизиатрическом, кожно-венерологическом, гинекологическом и рентгеновском кабинетах целесообразно устраивать отдельные ожидальни. Хорошая организация работы поликлиники предупреждает скопление больных. Необходимо так организовать работу рентгеновского кабинета, чтобы для лиц, больных туберкулезом или подозрительных в этом отношении, были отведены отдельные часы приема.
Минимальные размеры врачебного кабинета 2,2 X 4 м. Окна его не должны выходить на шумную улицу; ориентация их желательна северная.
Детское отделение полностью изолируется от отделения для взрослых. Вход в детское отделение ведет через "фильтр", в котором медицинская сестра расспрашивает родителей, осматривает кожу и слизистые оболочки, измеряет температуру.
Дети с признаками инфекционного заболевания направляются в смотровой бокс, который имеет отдельный выход на улицу. В детских отделениях, кроме уборных для мальчиков и девочек, должна быть горшечная для маленьких детей с унитазом для слива нечистот и оборудованием для мытья и дезинфекции горшков.
Фельдшерско-акушерский пункт
Фельдшерско-акушерский пункт устраивают из двух самостоятельных изолированных помещений с отдельными входами: фельдшерского пункта для приема всех больных и акушерского пункта для приема гинекологических больных и беременных. Каждый из пунктов состоит из передней, ожидальни на 10-12 человек и приемного кабинета.
При фельдшерском пункте имеется изолятор (с отдельным входом) для помещения инфекционных больных до отправления их в больницу. В состав изолятора входит помещение для санитарной обработки больных, боксированная палата на 2 койки и уборная.
При акушерском пункте имеется родовой бокс с помещениями для санитарной обработки рожениц и уборная. Здание акушерского пункта располагают на участке так, чтобы окна палат выходили на юг. В отдаленных и малонаселенных местах изолятор может состоять из 2-3 боксированных палат. В этом случае при пункте устраивают кухню.
|
ПОИСК:
|
Саенко Инна Александровна, автор статей
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://m-sestra.ru/ 'M-Sestra.ru: Сестринское дело'